Aktualisiert am 21. April 2022 von ÁYIO-Q Redaktion
Lesezeit: ca. 15 Minuten
Stimmen, die sonst niemand hört – Ein Angriff auf das Selbst
Schizophrenie ist eine psychische Erkrankung, die durch einen Verlust der Wahrnehmung von Tatsachen (Psychose), Halluzinationen (in der Regel das Hören von Stimmen), Wahnvorstellungen, Gedankenzustände und auch ungewöhnliche Verhaltensweisen, einen verminderten Ausdruck von Empfindungen, Antriebslosigkeit, eine Abnahme der psychischen Leistungsfähigkeit (Kognition) sowie Behinderungen im sozialen und beruflichen Leben und auch bei der Selbstversorgung gekennzeichnet ist. Demnach sind weltweit etwa 24 Millionen Menschen, d. h. 1 von 300 Personen, von dieser Psychose betroffen.
Hören Sie Stimmen, die nicht echt sind, bewegen Sie sich reflexartig und haben Sie heftige Reaktionen auf andere Menschen? Menschen, die an Schizophrenie erkrankt sind, erfüllen in der Regel zahlreiche Anforderungen unseres klassischen Vorurteils von einer verrückten Person. Bis heute leiden sie zudem unter der Stigmatisierung durch unsere Gesellschaft. Erfahren Sie in diesem Artikel, was Schizophrenie genau ist, woran man sie erkennt und wie man mit ihr umgehen kann.
- Beschreibung
- Symptome
- Ursachen & Risikofaktoren
- Inzidenz & Auswirkungen
- Diagnose
- Prognose
- Schulmedizinische Behandlung
- Natürliche & komplementäre Therapiemöglichkeiten
Was bedeutet es, mit Schizophrenie zu kämpfen ?
Die Schizophrenie ist ein weltweit verbreitetes Gesundheitsproblem. Sie betrifft in der Regel junge Menschen, die gerade dabei sind, selbständig zu werden, und kann zu lebenslangen Beeinträchtigungen sowie zu Vorurteilen führen. Gemessen an den Kosten ist die Schizophrenie eine der bedeutendsten Krankheitsformen.
Schizophrenie ist bei etwa 1 Prozent der Bevölkerung zu beobachten, sowohl bei Männern als auch bei Frauen. In den USA entfallen auf Schizophrenie 1 von 5 Urlaubstagen und etwa 2,5 % der Gesamtkosten für das Gesundheitswesen in der Krankenversicherung. Schizophrenie ist wesentlich häufiger als Alzheimer und Multiple Sklerose.
Es ist in der Regel schwierig, den genauen Zeitpunkt des Beginns der Schizophrenie zu bestimmen, da die Unkenntnis der Symptome die klinische Behandlung um Jahre verzögern kann. Die Erkrankung kann im Teenageralter oder zu einem späteren Zeitpunkt im Leben einsetzen.
Wenn die Fähigkeit, den sozialen Alltag zu bewältigen, abnimmt, kann dies zu Drogenkonsum, Not und Obdachlosigkeit führen. Betroffene mit unbehandelter Schizophrenie brechen den Kontakt zu Familienangehörigen und Freunden ab und leben häufig auf den Straßen der Großstädte. Die Krankheit kann sich über ein ganzes Leben hinziehen, und in den meisten Fällen ist auch die psychosoziale Funktionsfähigkeit lebenslang beeinträchtigt.
Welches sind die Anzeichen und Symptome der Schizophrenie ?
Schizophrenie kann unerwartet, innerhalb von Tagen und Wochen, oder langsam und schleichend über Jahre hinweg beginnen. Das Ausmaß und die Art der Symptome sind bei den einzelnen Betroffenen unterschiedlich, aber in der Regel so stark, dass die Fähigkeit, zu funktionieren, mit anderen in Kontakt zu treten und für sich selbst zu sorgen, beeinträchtigt ist.
Manchmal sind die Symptome zu Beginn jedoch nur schwach ausgeprägt (so genanntes Prodromalstadium). Die Patienten wirken vielleicht einfach zurückgezogen, ungeordnet oder misstrauisch. Medizinisches Fachpersonal kann die Symptome bereits als Beginn einer Schizophrenie identifizieren. Manchmal fügt sich das Bild jedoch erst nach und nach zusammen.
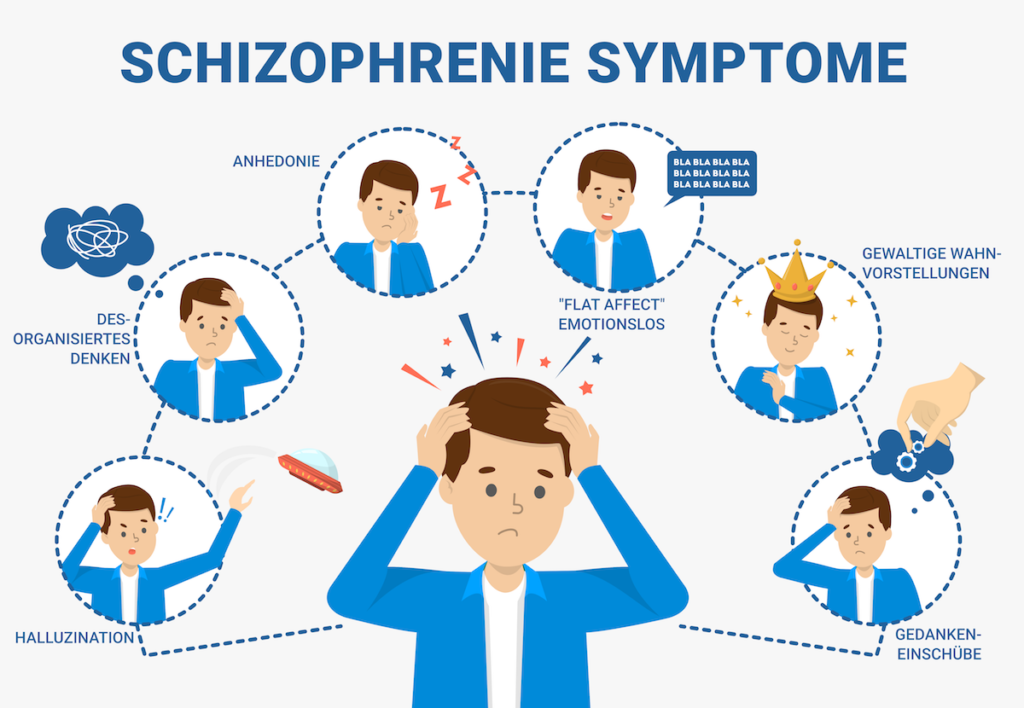
Schizophrenie ist erkennbar an psychotischen Symptomen wie Wahnvorstellungen, Halluzinationen, verworrenem Denken und Sprechen sowie ungewöhnlichem und unangemessenem Verhalten. Zu den psychotischen Anzeichen gehört auch der Verlust von Fakten.
Bei manchen Menschen mit Schizophrenie kommt es zu einer Verschlechterung der psychologischen (kognitiven) Fähigkeiten, die regelmäßig zu Beginn der Krankheit auftreten. Diese kognitiven Probleme führen zu Schwierigkeiten bei der Konzentration, dem abstrakten Denken und der Problemlösung. Die Intensität der kognitiven Probleme bestimmt weitgehend den Grad der Behinderung von Personen mit Schizophrenie. Viele Personen mit Schizophrenie sind arbeitslos und haben wenig oder keinen Kontakt zu Familienmitgliedern oder anderen Personen.
Anzeichen und Symptome können durch belastende Ereignisse ausgelöst oder verschlimmert werden, z. B. durch den Verlust einer Aufgabe oder die Beendigung einer engen Partnerschaft. Auch der Konsum von Drogen (einschließlich Marihuana) kann die Anzeichen und Symptome auslösen oder verschlimmern.
Wesentlich: Eine Reihe von Erkrankungen, wie z. B. Schilddrüsenprobleme, krankhaftes Hirnwachstum, Anfallsleiden (wie z.b. Esilepsie) sowie andere psychische Krankheiten, können Anzeichen und Symptome hervorrufen, die denen der Schizophrenie ähneln.
Im Allgemeinen können die Anzeichen und Symptome der Schizophrenie in vier Hauptgruppen eingeteilt werden:
- Positiv-Symptome
- Negativ-Symptome
- Desorganisation
- Kognitive Defizite
Betroffene können Anzeichen und Symptome aus einer oder allen Gruppen aufweisen.
Positiv-Symptome
Zu den Positivsymptomen gehört eine Störung (Verzerrung) der normalen Funktionen. Dazu gehören die folgenden:
- Wahnvorstellungen sind Irrtümer und gehen in der Regel mit einer Fehlinterpretation von Erkenntnissen oder Erfahrungen einher. Die Patienten halten an diesen Überzeugungen fest, obwohl es eindeutige Beweise für das Gegenteil gibt. Es gibt vielfältige Erscheinungsformen von Wahnvorstellungen. So können Menschen mit Schizophrenie unter Verfolgungswahn leiden und denken, dass sie gefoltert, misshandelt, ausgetrickst oder ausspioniert werden. Patienten mit Partnerschaftswahn glauben, dass Bereiche von Büchern, Zeitungen oder auch Melodien speziell auf sie ausgerichtet sind. Bei Glaubensentzug oder Gedankeninspiration denken Patienten, dass ihre Ideen gelesen werden können, dass ihre Gedanken auf andere übertragen werden, welche Gedanken und auch Impulse ihnen von außen zugeführt werden. Wahnvorstellungen bei Schizophrenie können grotesk sein, müssen es aber nicht. Auffällige Wahnvorstellungen sind eindeutig zweifelhaft und lassen sich auch nicht aus Erfahrungen des täglichen Lebens ableiten. Die Patienten glauben, dass jemand ihre inneren Organe entfernt hat, ohne eine Narbe zu hinterlassen. Zu den nicht bizarren Wahnvorstellungen gehören Szenarien, die im Alltag tatsächlich vorkommen können, z. B. dass man von seinem (Lebenspartner)-Begleiter verfolgt oder betrogen wird.
- Zu den Halluzinationen gehören das Hören, Sehen, Schmecken oder buchstäblich Fühlen von Dingen, die andere nicht hören oder sehen können, und so weiter. Die typischsten Halluzinationen haben mit Hören zu tun (akustische Halluzinationen). Die Betroffenen hören oft Stimmen, die ihre Gewohnheiten kommentieren, miteinander sprechen oder wesentliche und beleidigende Aussagen machen.
Negativ-Symptome
Negativsymptome bestehen in einer Einschränkung oder einem Verlust normaler Funktionen. Dazu gehören die folgenden:
- Wenige oder keine Gefühle zeigen sich im verminderten psychischen Ausdruck („Flat Affect“). Sie benutzen ihre Hände oder ihren Kopf nicht, um ihre Empfindungen beim Sprechen mitzuteilen.
- Die Abwesenheit von Sprache bezieht sich auf ein vermindertes Sprechbedürfnis. Fragen können extrem schnell mit einem oder zwei Worten beantwortet werden, was den Eindruck einer inneren Leere vermittelt.
- Anhedonie beschreibt eine verminderte Fähigkeit, Freude zu empfinden. Die Betroffenen zeigen in der Regel wenig Interesse an früheren Aufgaben und verbringen ihre Zeit mit zwecklosen Tätigkeiten.
- Asozialität bezieht sich auf ein mangelndes Interesse an sozialen Partnerschaften.
Diese ungünstigen Anzeichen sind in der Regel mit einem allgemeinen Motivations- und Zielverlust sowie einem Gefühl der Ziellosigkeit verbunden.
Desorganisation
Zur Desorganisation gehören Denkstörungen und bizarre Verhaltensweisen:
- Eine Denkstörung bezieht sich auf eine desorganisierte Denkweise, die sich darin äußert, dass jemand abschweift und von einem Thema zum anderen wechselt. Die Ausdrucksweise kann leicht desorganisiert oder völlig zusammenhanglos und unverständlich sein.
- Bizarres Verhalten kann die Form von kindlicher Albernheit und Aufregung annehmen oder durch unangemessenes Aussehen, Hygiene oder Verhalten gekennzeichnet sein. Die Katatonie ist eine extreme Form des bizarren Verhaltens. In diesem Fall nimmt der Betroffene eine starre Haltung ein und widersetzt sich Versuchen, ihn zur Bewegung zu ermutigen, oder er bewegt sich im Gegenteil ziellos.
Kognitive Defizite

Kognitive Defizite beschreiben die Schwierigkeiten der Betroffenen, sich zu konzentrieren, sich zu erinnern, zu organisieren und zu planen sowie Probleme zu lösen. Manche sind nicht in der Lage, sich auf das Lesen eines Buches zu fokussieren, die Handlung eines Films oder einer Fernsehsendung zu verstehen oder Anweisungen zu befolgen. Für andere ist es unmöglich, Ablenkungen zu ignorieren oder sich über einen längeren Zeitraum auf eine Aufgabe zu konzentrieren. Daher kann ein Beruf ungeeignet sein, bei dem auf Details geachtet werden muss, der durch komplexe Prozesse gekennzeichnet ist und bei dem Entscheidungen getroffen werden müssen.
Selbstmord
Etwa 5 bis 6 Prozent der an Schizophrenie Erkrankten begehen Selbstmord, etwa 20 Prozent unternehmen Selbstmordversuche, und noch viel mehr haben erhebliche selbstzerstörerische Ideen. Selbstmord ist der Hauptgrund für den vorzeitigen Tod von Menschen mit Schizophrenie und einer der Gründe, warum Schizophrenie die durchschnittliche Lebenserwartung um zehn Jahre senkt.
Bei Jungen mit Schizophrenie besteht eine erhöhte Suizidgefahr, vor allem, wenn sie gleichzeitig an einer Medikamentenabhängigkeit leiden. Darüber hinaus steigt die Gefahr bei Menschen mit depressiven Anzeichen und Symptomen oder Gefühlen der Verzweiflung, die erwerbslos sind oder die gerade eine Psychose durchgemacht haben oder die aus der Klinik entlassen wurden.
Am größten ist die Selbstmordgefahr bei Personen, bei denen die Schizophrenie erst später im Leben auftrat und denen es vorher gut ging. Bei diesen Menschen ist noch die Fähigkeit vorhanden, Kummer und Leid zu empfinden. Dadurch sind sie besonders anfällig für Taten aus Angst, weil sie die Auswirkungen ihrer Krankheit kennen. Für diese Menschen sind die Heilungschancen besser als für andere.
Gewalt
Im Gegensatz zur landläufigen Meinung sind schizophrene Menschen nur in geringem Maße gefährdet, gewalttätig zu werden. Die Androhung von Gewalt und kleine feindselige Ausbrüche sind viel verbreiteter als ernsthaft gefährliches Verhalten. Die wenigsten signifikant klinisch depressiven, isolierten, paranoiden Menschen schlagen oder eliminieren andere, die sie allein für ihre Probleme verantwortlich machen (z. B. eine Autoritätsperson, einen Bekannten, einen Partner).
Die folgenden Personen sind höchstwahrscheinlich sehr gewalttätig:
- Personen, die Alkohol oder Freizeitdrogen konsumieren
- Diejenigen mit Täuschungen, verfolgt zu werden
- Personen mit Halluzinationen, in denen sie dazu gebracht werden, wilde Taten zu begehen
- Personen, die ihre empfohlenen Medikamente nicht einnehmen
Auch unter Berücksichtigung von Risikoaspekten ist es für Mediziner jedoch schwierig, genau vorherzusagen, ob eine bestimmte Person mit Schizophrenie an Gewalttaten beteiligt sein wird.
Was sind die möglichen Ursachen und Risikofaktoren für Schizophrenie ?
Nach dem derzeitigen Stand der wissenschaftlichen Forschung gehen Experten davon aus, dass zahlreiche Elemente als Ursache für Schizophrenie in Frage kommen.
- Vererbbare Faktoren: Die Anfälligkeit für Schizophrenie, nicht aber die Krankheit selbst, scheint erblich zu sein.
- Anfälligkeit: Viele Betroffene sind nicht in der Lage, sich vollständig vor Umwelteinflüssen zu schützen. Dies kann durch verschiedene Elemente wie erbliche Veranlagung, Hirnverletzungen, belastende Erlebnisse in der Kindheit, Spannungen oder Drogenkonsum sowohl hervorgerufen als auch verschlimmert werden.
- Auslösende Faktoren: Der Ausbruch der Krankheit erfolgt jedoch erst, wenn Lebensereignisse eintreten, die die betroffene Person nicht mehr bewältigen kann. Drogenkonsum kann ebenfalls ein Auslöser für Schizophrenie sein. In der Regel müssen mehrere Elemente zusammenwirken.
- Änderungen in der Gehirnstruktur: Studien zeigen, dass sich die Gehirnstruktur von Schizophrenen von der gesunder und ausgeglichener Menschen unterscheidet. Wie sich diese Anomalien, z. B. im limbischen System, das auch für unsere psychischen Handlungen verantwortlich ist, auf die Krankheit auswirken, muss noch weiter untersucht werden.
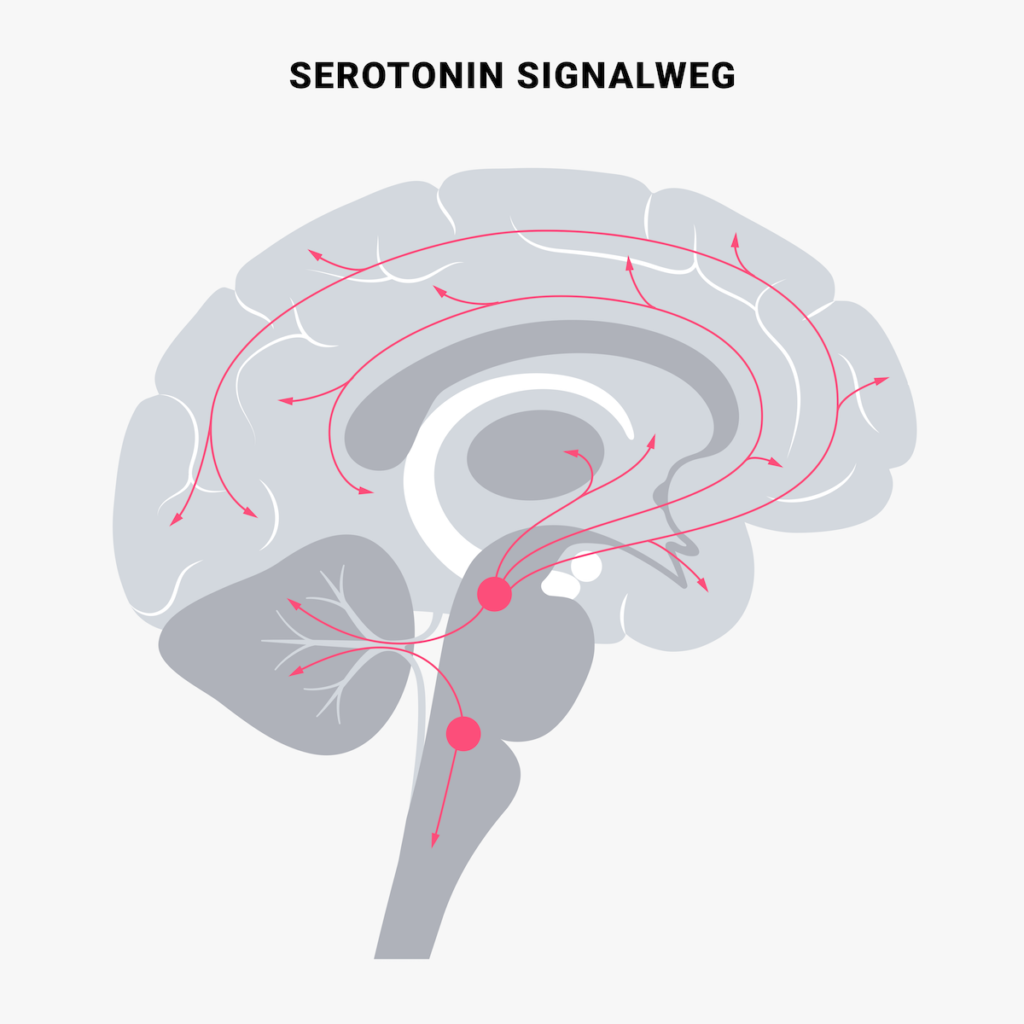
- Natürliche Botenstoffe: Der Hormon-Neurotransmitter Dopamin scheint eine Hauptfunktion im Gehirn zu spielen. Der Botenstoff sendet von einer Nervenzelle zur nächsten. Bei schizophrenen Menschen lässt sich ein Überschuss des natürlichen Botenstoffs Dopamin nachweisen. Verschiedene andere Botenstoffsysteme (z. B. das Serotoninsystem) sind offenbar gleichfalls an der Störung beteiligt.
- Stress und belastende Erfahrungen: Bei Personen, die an Schizophrenie erkranken, ist die Wahrscheinlichkeit groß, dass sie besonders unter Anspannung leiden. Schon vor dem Ausbruch der Krankheit fällt es ihnen häufig schwer, mit schwierigen Umständen umzugehen. Ab einem bestimmten Punkt wird der Stress zu groß. Dann wird der Stress zum Auslöser, der das Gesundheitsproblem auslöst. Viele schizophrene Menschen berichten von wichtigen Lebensereignissen vor dem Ausbruch der Krankheit. Das kann zum Beispiel der Verlust einer nahestehenden Person sein oder eine problematische berufliche Situation. Aber auch positive Situationen können Stress auslösen – zum Beispiel ein Hochzeitsfest oder die Geburt eines Kindes.
Bei Personen mit einer schizophrenen Mutter bzw. einem schizophrenen Vater oder einem schizophrenen Geschwisterkind steigt das Risiko, selbst an Schizophrenie zu erkranken, auf 10 Prozent, während es in der Normalbevölkerung bei 1 Prozent liegt. Bei einem Zwillingspaar liegt die Wahrscheinlichkeit, dass einer der beiden Zwillinge an Schizophrenie erkrankt, bei 50 % für den anderen Zwilling. Dies spricht für eine erblich bedingte Komponente.
Inzidenz und Auswirkungen der Schizophrenie
Weltweit sind etwa 24 Millionen Menschen von Schizophrenie betroffen, also 1 von 300 Personen (0,32 %). Bei den Erwachsenen liegt dieser Anteil bei 1 von 222 Personen (0,45 %). Sie tritt nicht so häufig auf wie verschiedene andere psychische Erkrankungen. Der Beginn ist am häufigsten in den späten Teenagerjahren und in den Zwanzigern, und der Beginn ist bei Männern tendenziell früher als bei Frauen.
Bei Personen mit Schizophrenie ist die Wahrscheinlichkeit, dass sie früher sterben als die Allgemeinbevölkerung, 2 bis 3 Mal höher. Dies ist in der Regel auf körperliche Erkrankungen wie Herz- und Stoffwechselkrankheiten sowie auf übertragbare Krankheiten zurückzuführen.
Menschen mit Schizophrenie erleben in der Regel Menschenrechtsverletzungen sowohl in psychiatrischen Einrichtungen als auch in der Umgebung. Stigmatisierung von Menschen mit dieser Störung ist äußerst ausgeprägt und weit verbreitet, was zu sozialer Ausgrenzung führt und ihre Beziehungen zu anderen Menschen, insbesondere zu Familie und Freunden, beeinträchtigt. Dies verschärft die Diskriminierung, was wiederum den Zugang zur allgemeinen Gesundheitsversorgung, zur Bildung, zu Wohnraum und auch zur Arbeitswelt einschränken kann.
Humanitäre und gesundheitliche Notsituationen können zu extremen Ängsten und Befürchtungen, zum Versagen der sozialen Unterstützung, zur Isolation und zu Störungen der Gesundheitsversorgung und der Arzneimittelversorgung führen. Diese Veränderungen können sich auf das Leben von Menschen mit Schizophrenie auswirken, z. B. durch eine Verschlimmerung bestehender Anzeichen und Symptome. In Notfällen sind Menschen mit Schizophrenie viel stärker als andere von verschiedenen Verstößen gegen die bürgerlichen Rechte bedroht, wie z. B. Vergessen, Verlassen, Obdachlosigkeit, Missbrauch und Ausgrenzung.
Medizinische Diagnose der Schizophrenie

Voraussetzung für die Diagnose einer Schizophrenie ist, dass die nachfolgend erläuterten Standards tatsächlich seit mindestens 4 Wochen oder länger bestehen. Der Arzt erfragt diese in einem ausführlichen Gespräch. Einige Symptome werden von den Betroffenen selbst nicht wahrgenommen. Familienangehörige oder sonstige Bezugspersonen können hier häufig Auskunft geben.
Zusätzliche Untersuchungen sind sehr wichtig, um Erkrankungen mit ähnlichen Anzeichen und Symptomen auszuschließen, z. B. eine spezifische Stoffwechselstörung oder Alkohol- und Drogenmissbrauch.
Um die medizinische Diagnose einer Schizophrenie stellen zu können, ist ein umfassendes Gespräch mit der betroffenen Person unerlässlich. Dabei werden die auftretenden psychischen Anzeichen und Symptome eingehend besprochen. Hierfür gibt es bestimmte Anforderungen sowie spezielle klinische Erhebungen. Die Leitsymptome, nach denen gefragt wird, sind in der ICD-10 für Schizophrenie definiert:
- Gedankenerregung, Gedankenaufrufe, Gedankenentzug, Gedankenfortpflanzung
- Fehleinschätzungen von Kontrolle oder Einfluss; das Gefühl, in Bezug auf Körperbewegungen, Gedanken, Aufgaben oder Empfindungen gemacht zu werden; wahnhafte Vorstellungen
- kommentierende oder Dialog führende Stimmen
- beständige, kulturell unangemessene oder völlig unpraktische Missverständnisse (seltsame Missverständnisse)
- beständige Halluzinationen jeglicher Art von Sinnesmodalität
- geglaubtes Abreißen oder Einfügen direkt in den Gedankenkreislauf
- komatöse Symptome wie Angstzustände, Haltungsstereotypien, Negativismus oder Verwunderung
- negative Anzeichen und Symptome wie auffallende Lethargie, Verarmung der Sprache, „Flat Affect“
Für die Diagnose „Schizophrenie“ muss mindestens ein eindeutiges Zeichen (oder 2 oder sogar mehr Zeichen und Symptome, wenn diese weniger eindeutig sind) der Gruppen 1 – 4 bzw. wenigstens zwei Zeichen und Symptome der Gruppen 5 – 8 auftreten, und zwar fast ununterbrochen über einen Monat oder sogar länger.
Wie ist die Prognose für Schizophrenie ?
Früherkennung und frühzeitige Therapie sind die Leitlinien für die Behandlung von Schizophrenie. Je früher mit der Behandlung begonnen wird, desto besser ist das Endergebnis.
Seitdem Schizophreniepatienten mit einer Kombination aus Neuroleptika und Psychotherapie behandelt werden, hat sich die Prognose der Krankheit erheblich verbessert. Ungefähr 20 bis 25 Prozent der Patienten werden durch diese Behandlung vollständig geheilt. Aber auch wenn Patienten nicht vollständig geheilt werden, reicht eine ambulante Behandlung häufig aus, um trotz ihrer Schizophrenie ein weitgehend normales Leben zu führen. Einen großen Einfluss darauf hat das soziale Umfeld: Wenn Betroffene viel Verständnis und auch Unterstützung durch Angehörige erfahren, kann dies den Krankheitsverlauf günstig beeinflussen.
Hinweis: Im Gegensatz zu Beruhigungsmitteln machen Neuroleptika nicht süchtig – weder physisch noch psychisch.
Im Laufe der Zeit variiert die Prognose:
- Ein Drittel der Betroffenen bessert sich deutlich und dauerhaft
- Ein weiteres Drittel erzielt eine gewisse Besserung mit gelegentlichen Episoden und wiederkehrenden Behinderungen
- Ein Drittel erfährt extreme und langfristige Beeinträchtigungen
Nur etwa 15 Prozent aller Menschen mit Schizophrenie kommen besser zurecht als vor dem Ausbruch der Schizophrenie.
Faktoren, die eine wesentlich bessere Prognose aufweisen:
- Plötzlicher Beginn der Anzeichen und Symptome
- Älteres Alter bei Beginn der Symptome
- Gute Fähigkeiten und auch Fertigkeiten vor Beginn der Erkrankung
- Nur leichte kognitive Beeinträchtigung
- Sichtbarkeit von nur ein paar ungünstigen Anzeichen und Symptomen (wie z.B. reduzierter psychologischer Ausdruck)
- Eine viel kürzere Zeitspanne zwischen der ersten psychotischen Episode und der Therapie
Faktoren, die eine wesentlich schlechtere Prognose aufweisen:
- Jüngeres Alter beim Auftreten der Symptome
- Beeinträchtigung in sozialen Situationen sowie bei der Arbeit vor Beginn der Erkrankung
- Häusliche Veranlagung zur Schizophrenie
- Sichtbarkeit mehrerer Negative-Symptome
- Ein langer Zeitraum zwischen der allerersten psychotischen Episode und der Behandlung
Die Prognose ist bei Männern ungünstiger als bei Frauen. Frauen sprechen viel besser auf eine Therapie an.
Medikamentöse Therapie der Schizophrenie
Zur Behandlung der Schizophrenie können je nach Form und Schweregrad der Symptome verschiedene Gruppen von Medikamenten eingesetzt werden:
- Neuroleptika (Antipsychotika): Sie waren die ersten wirksamen Medikamente zur Behandlung der Psychose. Indem sie in den Stoffwechselprozess von Nervenbotenstoffen eingreifen, senken sie Spannungs- und Angstzustände, Täuschungen und auch Halluzinationen. Dabei haben Neuroleptika jedoch extreme negative Auswirkungen wie Muskelsteifigkeit, Zittern, Muskelzuckungen, Gefühlsstörungen, Müdigkeit, Apathie und auch eine verringerte Reaktionszeit.
- Atypische Neuroleptika: Diese Weiterentwicklungen der „zeitlosen“ Neuroleptika funktionieren viel besser und haben weniger negative Auswirkungen. Anerkannte Wirkstoffe sind Risperidon und Clozapin.
- Antidepressiva: Neben den Antipsychotika (klassische oder atypische Neuroleptika) empfiehlt der Arzt gelegentlich auch Antidepressiva. Dies ist bei Schizophrenie-Patienten, die gleichzeitig antriebslos sind, durchaus sinnvoll. Antidepressiva wirken sich günstig auf Gemütsverfassung, Antrieb und Leistung aus.
- Beruhigungsmittel: Während eines akuten psychotischen Stadiums haben einige Personen mit starker Angst zu kämpfen. In diesem Fall können Beruhigungsmittel helfen. Da sie jedoch süchtig machen, werden sie nach Möglichkeit nur für kurze Zeit eingesetzt.
Psychotherapie bei Schizophrenie
Die psychiatrische Therapie wird für die Behandlung der Schizophrenie immer wichtiger. Sie kann langfristig einen positiven Einfluss auf den Krankheitsverlauf haben. Typischerweise wird eine kognitive Verhaltensmodifikation eingesetzt. Wichtige Aspekte der psychotherapeutischen Therapie sind:
- Abbau von Stress und Ängsten durch Details: Zunächst ist es wichtig, den Betroffenen die Angst vor der Krankheit zu nehmen, indem sie ausführlich über die Schizophrenie aufgeklärt werden. Die Familienmitglieder profitieren zusätzlich von mehr Fachwissen, indem sie zum Beispiel mehr Verständnis für den Betroffenen aufbringen und ihn dadurch besser unterstützen können. Hilfreich ist auch ein Kommunikationstraining, das den Umgang mit dem Klienten erleichtert.
- Umgang mit Stress und schwierigen Szenarien: In der Behandlung lernt der Klient u. a., wie er mit schwierigen Situationen, die seine Symptome verschlimmern können, besser umgehen kann. Ein zentraler Aspekt dabei ist der Umgang mit Stress.
- Umgang mit beängstigenden Erfahrungen: Mit Hilfe der emotionalen Schizophrenie-Behandlung kann der Klient auch die beängstigenden Erfahrungen, die er in den akuten Phasen der Erkrankung gemacht hat, viel besser verarbeiten. Das unterstützt ihn im Allgemeinen.
- Erkennen von Frühindikationen: Der Betroffene lernt zudem, die Frühwarnzeichen einer schizophrenen Episode zu erkennen. Diese können sehr unterschiedlich sein. Häufig kündigen zum Beispiel Ruhestörungen oder extreme Reizbarkeit einen neuen Schub an. Dann ist es wichtig, in Absprache mit dem Arzt die Spannungsquellen zu senken und eventuell die Medikamentendosis für kurze Zeit zu erhöhen.
Hilfe nach dem Krankenhausaufenthalt
Nach einem stationären Aufenthalt benötigt der Betroffene in der Regel auch im häuslichen Bereich Unterstützung. Sozialpädagogen nehmen sich dieser Aufgabe an. Sie helfen dem Betroffenen, sich im Alltag wieder zurechtzufinden.
Für viele Patienten ist es eine besondere Herausforderung, dass ihre Konzentrationsfähigkeit, ihr funktionierendes Gedächtnis und ihre Fähigkeit, vorausschauend zu planen, durch die Krankheit beeinträchtigt sind. In diesem Fall kann die kognitive Therapie helfen. Sie arbeitet mit verhaltenstherapeutischen Verfahren und auch mit einem speziellen Computersystemtraining zusammen. Dadurch erhöht sich die Wahrscheinlichkeit, dass der Patient wieder arbeiten kann. Darüber hinaus werden die Einsicht in die Krankheit und die Therapietreue gestärkt.
5 Komplementäre Behandlungen für Schizophrenie
Die Begriffe „komplementär“ und „alternativ“ werden üblicherweise synonym verwendet. Dennoch beschreiben diese Begriffe zwei verschiedene Arten von Therapien. Der Begriff „komplementär“ bezieht sich auf Behandlungen, die nicht traditionell sind und auch in Kombination mit traditionellen Behandlungen eingesetzt werden. Von einer „alternativen“ Behandlung spricht man, wenn anstelle von herkömmlichen Medikamenten klinische Behandlungen eingesetzt werden, die nicht dem Mainstream entsprechen.
Medikamente sind in der Therapie der Schizophrenie notwendig. Entsprechende Therapien mit Medikamenten sollten die Betreuung durch einen Arzt nicht ersetzen. Sprechen Sie mit Ihrem Arzt, bevor Sie eine alternative Therapiemethode anwenden, um herauszufinden, ob sie risikolos ist.
1. Vitamine bei Schizophrenie
Nach Angaben der gemeinnützigen Organisation Food for the Brain haben Menschen mit Schizophrenie in der Regel einen verminderten Gehalt an Folsäure oder Vitamin B9 im Blut. Durch die Einnahme von Folsäurepräparaten lassen sich die Symptome lindern. In einem Bericht über eine Forschungsstudie aus dem Jahr 2014 stellen Forscher fest, dass B-Vitamine, einschließlich der Vitamine B12 und B6, ebenfalls nützlich sein könnten. Bei mehreren Untersuchungen wurde eine Mischung aus diesen Vitaminen eingesetzt.
Im Forschungsbericht wurden auch einige kleine Studien untersucht, die empfehlen, dass die Vitamine C und E nützlich sein könnten. Der Bericht kommt zu dem Schluss, dass weitere Studien durchgeführt werden sollten. Einige Untersuchungen haben einen Zusammenhang zwischen Vitamin-D-Mangel, insbesondere in jungen Jahren, und Schizophrenie hergestellt.
Im Jahr 2012 haben indische Forscher eine Auswertung der bis dahin veröffentlichten Studien zum Thema „Vitamine und Schizophrenie“ vorgenommen. Sie stellten ebenfalls fest, dass Menschen mit psychischen Erkrankungen, die gleichzeitig einen Vitaminmangel aufweisen, in der Folge mit schwerwiegenderen Symptomen zu kämpfen haben als Patienten mit einer guten Versorgung mit essenziellen Stoffen. Darüber hinaus sprechen Patienten mit Vitamindefiziten weniger gut auf die konventionelle Behandlung an. Insbesondere die Vitamine B, C, D und E spielen eine entscheidende Rolle bei der Entstehung von Schizophrenie.

Somit spielen Vitaminmängel eine bedeutende Rolle bei der Schizophrenie. Sie erhöhen das Risiko, überhaupt an Schizophrenie zu erkranken, und führen dazu, dass sich die Symptome immer weiter verschlimmern, wenn die Krankheit schon da ist. Zugleich verschlimmern Vitaminmangelzustände natürlich nicht nur die Symptome der Schizophrenie, sondern führen auch zu allen anderen Problemen, die mit dem jeweiligen Vitaminmangel zusammenhängen, seien es Herz-Kreislauf-Probleme, anhaltende Entzündungskrankheiten, Störungen des Fettstoffwechsels usw.

In jedem Fall von Schizophrenie – ob Sie selbst betroffen sind oder Angehörige haben – sollten die folgenden Vitamine untersucht und in ausreichender Dosis verabreicht werden (ggf. zusammen mit den oben genannten Medikamentengruppen):
B-Vitamine bei Schizophrenie – unterstützen die Wirkung der schulmedizinischen Therapie
Hoffers Adrenochrom-These sowie hohe Dosierungen von Vitamin B3 werden derzeit abgelehnt und sind zusätzlich in der bestehenden erhaltenen klinischen Behandlung für Schizophrenie ausgeschlossen. Eine im Februar 2017 veröffentlichte Meta-Analyse bestätigt jedoch Hoffers Technik und zeigt auch, dass hohe Dosierungen von B-Vitaminen zusammen mit der Basistherapie dramatisch bessere Ergebnisse bei der Reduzierung von Schizophrenie-Symptomen zu erzielen scheinen als die Standardtherapie allein.
Die Studie, die von der Gruppe um Joseph Firth vom College of Manchester im Vereinigten Königreich durchgeführt wurde, wurde in der Zeitschrift Psychological Medication veröffentlicht. Darin werteten Firth und seine Kollegen alle Studien aus, die die Wirkung von Vitaminen und Mineralien auf Schizophrenie untersucht hatten. Es handelte sich um insgesamt 18 Forschungsarbeiten, an denen 832 Personen teilnahmen, von denen jeder einzelne derzeit eine psychiatrische Therapie erhielt.
Vitamin C bei Schizophrenie
In einer Studie hatten schizophrene Personen mit derselben Diät signifikant niedrigere Plasma-Vitamin-C-Spiegel sowie auch eine geringere Vitamin-C-Ausscheidung im Urin als die nicht schizophrene Kontrollgruppe. Nur nachdem den schizophrenen Teilnehmern über vier Wochen eine tägliche Dosis von 70 mg Vitamin C verabreicht worden war, konnten keine Unterschiede mehr zwischen den beiden Gruppen festgestellt werden, zumindest was die Plasmaspiegel betraf. Die Vitamin-C-Werte im Urin waren jedoch immer noch erniedrigt.
Anschließend wurde den schizophrenen Probanden täglich 1 g Vitamin C angeboten – vier Wochen lang. Erst jetzt entsprachen alle Vitamin-C-Werte denen der Kontrollgruppe. Die beteiligten Wissenschafter/innen erwähnten, dass ihre Studie die Theorie bestätige, dass Personen mit Schizophrenie einen wesentlich höheren Vitamin-C-Bedarf haben als gesunde Menschen.
In einer doppelblinden, placebokontrollierten Forschungsstudie konnten die Wissenschaftler nachweisen, dass eine achtwöchige Einnahme von Vitamin-C-Präparaten die oxidative Spannung senkte und auch die psychologischen Symptome verbesserte. Insgesamt nahmen 20 Personen in jeder der beiden Gruppen teil. Bei allen Probanden wurden zunächst sowohl hohe MDA-Werte (Zeichen für oxidativen Stress und Angstzustände) als auch reduzierte Vitamin-C-Werte festgestellt. Nach der Einnahme von Vitamin C (zusammen mit dem empfohlenen Antipsychotikum) stiegen beide Werte an – jedoch lediglich in der Vitamin-C-Gruppe, nicht aber in der Gruppe mit den Zuckerpillen. Zugleich gingen die Symptome der Schizophrenie deutlich zurück.
Vitamin E bei Schizophrenie
Vitamin E ist ein weitgehend bekanntes Antioxidans, das Schäden durch zellschädigende freie Radikale vermeidet. Vitamin E wird in der Psychiatrie beispielsweise bei Spätdyskinesien eingesetzt, die bei 20 Prozent aller Personen auftreten, die seit vielen Jahren mit Antipsychotika behandelt werden. Das Vitamin E kann die tardive Dyskinesie zum Stillstand bringen oder ihre Intensität verringern – letzteres insbesondere, wenn die Dyskinesie erst in den letzten 5 Jahren aufgetreten ist.
Nach Durchsicht der verfügbaren Unterlagen kann man zu dem Schluss kommen, dass eine hervorragende Versorgung mit Vitamin E, Vitamin C und Beta-Carotin – vorzugsweise in den frühen Stadien der Krankheit – weitere oxidative Schäden verhindern und damit das Szenario verstärken kann.
In einer doppelblinden placebokontrollierten Forschungsstudie wurden hohe Dosen von Pyridoxin (Vitamin B6) (400 mg/Tag) eingesetzt. Dadurch ließen sich die Anzeichen und Symptome der Spätdyskinesie bei Schizophreniepatienten minimieren. Sobald das Vitamin nach einigen Wochen abgesetzt wurde, kehrten die Symptome mit erhöhter Intensität zurück.
2. Fettsäuren bei Schizophrenie
Nahrungsergänzung mit Fischöl
Fischöl ist eine reichhaltige Quelle von Omega-3-Fettsäuren. Diese Nährstoffe sind dafür bekannt, dass sie Entzündungen im Körper verringern. Entzündungen können bei vielen psychischen Störungen, einschließlich Schizophrenie, eine Rolle spielen. Bei einer Studie, an der 81 junge Menschen mit hohem Schizophrenie-Risiko mitwirkten, hatten diejenigen, die Fischölpräparate einnahmen, eine geringere Wahrscheinlichkeit, an Schizophrenie zu erkranken. Die Ergebnisse sind ermutigend, aber es sind noch viele weitere Untersuchungen erforderlich.
Es ist nicht klar, ob Fischölergänzungen die Anzeichen und Symptome bei Menschen verstärken, bei denen bereits eine Schizophrenie diagnostiziert wurde. Es könnte jedoch andere Vorteile geben. Einer davon ist die Verbesserung der Herzgesundheit. So stellt die National Partnership on Mental Disease fest, dass bei Menschen mit Schizophrenie ein höheres Risiko für Stoffwechselstörungen besteht. Dies wiederum erhöht das Risiko von Herzerkrankungen. Manche Menschen entscheiden sich für Omega-3-Fettsäuren allein wegen der Vorteile für die Herzgesundheit.
3. Management des Ernährungsplans
In einigen Untersuchungen wurde festgestellt, dass eine glutenfreie Diät die Anzeichen und Symptome von Schizophrenie reduziert, allerdings wurden die Vorteile nur bei einer bestimmten Untergruppe von Personen erkannt. Gluten ist Bestandteil bestimmter Getreidesorten, insbesondere von Weizen. Studien zu ketogenen Diätplänen haben ebenfalls ermutigende Ergebnisse gezeigt. Ein ketogener Diätplan ist eine fettreiche, kohlenhydratarme Diät, die auch eiweißreiche Lebensmittel enthält. Doch die Ernährungsumstellung bringt bei Menschen mit Schizophrenie nicht immer einen Unterschied. Es sind weitere Forschungsstudien erforderlich, um festzustellen, ob es einen Zusammenhang zwischen der Ernährung und der Schizophrenie gibt.
Sprechen Sie immer mit Ihrem Arzt, bevor Sie wesentliche Änderungen an Ihrem Ernährungsplan vornehmen. Eine Ernährungsumstellung darf nicht als Ersatz für Medikamente verwendet werden.
4. Traditionelle Chinesische Medizin (TCM)
Wen Dan Tang
Die chinesische Bioformel Wen Dan Tang (WDT) könnte für Menschen mit Schizophrenie hilfreich sein. Dies geht aus einer Meta-Studie der Cochrane Database hervor, die von chinesischen Autoren durchgeführt wurde, die 15 randomisierte Tests mit 1437 Teilnehmern analysierten. Die Ergebnisse zeigten, dass die WDT im Vergleich zu Placebo oder keiner Behandlung einige hilfreiche Ergebnisse auf die kurzfristigen globalen Endresultate und den psychologischen Zustand von Personen mit Schizophrenie haben könnte. Es wurde festgestellt, dass die WDT den antipsychotischen Medikamenten (wie Chlorpromazin oder Risperidon) in Bezug auf die weltweiten Ergebnisse und die psychische Verfassung nicht unterlegen war und auch mit weniger Nebenwirkungen verbunden war. Wenn die WDT mit einer reduzierten Dosis antipsychotischer Medikamente kombiniert wurde, wurden positive Ergebnisse in Bezug auf den weltweiten und psychologischen Zustand festgestellt, und auch die unerwünschten Wirkungen wurden verringert.
5. Meditation bei Schizophrenie
Meditation transformiert das Gehirn
Regelmäßiges meditieren hinterlässt bleibende Spuren in unserem Geist: Es verhindert vollständig die Aktivität in den Zentren des Gehirns, die Grund für Angstzustände, Geisteskrankheiten und auch Aufmerksamkeitsstörungen sind.
Die Gehirnareale von Menschen, die konsequent meditieren, sind stärker miteinander verbunden. Folglich sind sie besser in der Lage, sich auf eine gegenwärtige Situation oder Aufgaben im täglichen Leben zu konzentrieren und sind sehr viel achtsamer. Das berichten US-Forscher in der Zeitschrift Proceedings of the National Academy of Sciences.
„Die Fähigkeit der Meditation, Menschen dabei zu helfen, im Hier und Jetzt zu leben, ist eigentlich schon seit Hunderten von Jahren bekannt“, erklärt Erstautor Judson A. Maker vom Yale College. Das Gleiche gilt für die Tatsache, dass normale Meditation einen positiven Effekt auf das Allgemeinbefinden hat: „Sie hilft bei Schmerzen, Depressionen, Stress und Angstzuständen, unterstützt Raucher und andere Süchtige bei der Entwöhnung und kann auch vor Krankheiten wie Gürtelrose schützen“, sagt der Forscher. Die psychischen Veränderungen, die hinter diesen Effekten stehen, sind jedoch bisher nur teilweise bekannt, fügt er hinzu.
Übermäßige Besessenheit mit der eigenen inneren Welt macht krank
Doch zu viel Aktivität in den durch Meditation gedämpften Regionen gilt zusätzlich als Gefahrenaspekt für Schizophrenie, Aufmerksamkeitsdefizitstörungen wie ADHS und Angstzustände. „Charakteristisch für viele Arten von psychischen Erkrankungen ist eine pathologische Beschäftigung mit der eigenen Gedanken- und Gefühlswelt“, so Maker.
Er behauptet, die Forschungsstudie habe nun tatsächlich gezeigt, dass Meditation Mechanismen, die die diesen Problemen zugrunde liegen im Gehirn beeinflusst. „Dies erhöht die verlockende Möglichkeit, dass wir ADHS und andere Zustände durch eine so simple und preiswerte Technik wie Meditation lindern können“, schreiben die Wissenschaftler.
Zum Schluss: Details für Familienangehörige
Wenn ein Mensch an Schizophrenie erkrankt, ist das für die Angehörigen sehr schwierig. In den akuten Phasen lebt der Betroffene in seiner Wahnwelt und ist auch kaum zu erreichen. Wahrscheinlich erstreckt sich seine Täuschung auch auf seine Angehörigen, denen er bedrohliche Absichten unterstellt und auch mit Skepsis begegnet.
Gleichzeitig sind die Angehörigen jedoch eine sehr wichtige Stütze für den Patienten. Ihr Verständnis und ihre Unterstützung sind wichtig für das Programm der Krankheit.
Als Angehöriger eines Schizophreniepatienten sollten Sie deshalb Hilfsangebote annehmen, die Sie ausführlich über die Krankheit und den Umgang mit den Betroffenen informieren. So ist es zum Beispiel sehr wichtig, dass Sie den Betroffenen zu größtmöglicher Selbstständigkeit anregen. Dabei sollte er weder unterfordert noch überfordert werden. Einzigartiges Interaktionstraining kann Ihnen zusätzlich dienen.
Sprechen Sie auch mit den behandelnden Ärzten und Therapeuten und lassen Sie sich beraten, wenn Sie überfordert sind und nicht wissen, was Sie tun sollen. Auch Angehörigenteams können eine wichtige Hilfe sein.
FAQ
Nachfolgend finden Sie einige häufig gestellte Fragen zu Schizophrenie, die sich Betroffene stellen.
An wen kann man sich bei einer Schizophrenie wenden?
Wenn es Anzeichen für eine schwere Psychose gibt, können Sie sich an eine professionelle Klinik für Psychiatrie, Facharzt für Psychiatrie und psychiatrische Therapeuten wenden.
Ist eine Schizophrenie-Psychose irgendwie heilbar?
Die Krankheit ist bislang nicht zu heilen. Dennoch kann sie behandelt und – durch die Regulierung der Anzeichen und die Vermeidung von Rückschritten – bewältigt werden.
Wie kann ich mit paranoid-schizophrenen Menschen umgehen?
Bewahren Sie selbst die Ruhe, schaffen Sie eine ruhige, gelöste Umgebung und sprechen Sie ruhig mit Ihrem Angehörigen. Akzeptieren Sie, falls er sich zurückziehen möchte. Vermeiden Sie es, mit ihm zu reden oder ihn zu kritisieren. Soziale Netzwerke sind sehr wichtig für die betroffene Person.
Wie kann man eine schizophrene Person dazu bringen, zum Arzt zu gehen?
Die erste Person, die man anrufen sollte, könnte der Hausarzt sein. Wenn er von einer Schizophrenie ausgeht, wird er in der Regel einen Facharzt für Psychiatrie und psychiatrische Therapie nennen. Der Facharzt wird mit dem Patienten sprechen, um sich ein Bild von seinen Anzeichen und Symptomen zu machen.
Kann man plötzlich an Schizophrenie erkranken?
Schizophrenie kann sich unmerklich und schleichend über Jahre hinweg entwickeln, aber sie kann auch völlig unerwartet mit extremen Anzeichen und Symptomen beginnen. Nachdem die akute Phase abgeklungen ist, sind anhaltende Verläufe und/oder anhaltende Episoden möglich. Rückfälle treten bei etwa 3 Viertel der Betroffenen auf
Worauf deuten die imperativen Stimmen hin?
Bei auditiven Halluzinationen, die bei Menschen mit Schizophrenie häufig vorkommen, hört der Betroffene beispielsweise Stimmen, die ihn beleidigen, kommentieren, was er tut, miteinander diskutieren und/oder Befehle geben (kritische Stimmen).
Welchen Verlauf nimmt die Krankheit bei Schizophrenie?
Menschen mit Schizophrenie durchlaufen einen Prozess der akuten Psychose – Perioden, in denen sie die Welt wirklich anders sehen, als sie es üblicherweise tun. Sie können Stimmen hören, fühlen sich von anderen Menschen verfolgt oder beeinträchtigt. Außerdem verändert sich ihr Verhalten, und viele sprechen unzusammenhängend.
Was ist der Unterschied zwischen einer Schizophrenie und einer Psychose?
Psychose ist ein Überbegriff für eine psychische Störung, bei der Betroffene den Bezug zur Realität verlieren. Meistens ist diese Störung nur vorübergehend. Schizophrenie ist eine der Erkrankungen, die mit einer Psychose in Verbindung gebracht werden können. Bis heute gibt es in der breiten Öffentlichkeit viel Unwissenheit und auch Vorurteile.
Was ist der Unterschied zwischen Schizophrenie und paranoider Schizophrenie?
Während eines Stadiums der paranoiden Schizophrenie gibt es typischerweise keine oder extrem schwache Sprachstörungen, motorische Störungen oder Apathie – Anzeichen und Symptome, die bei anderen Formen der Schizophrenie üblich sind. Personen mit einer paranoiden Schizophrenie zeigen auch keine unangemessenen oder abgeflachten Gefühle.
Wie unterscheiden sich Psychose und Neurose?
Bei einer Neurose gibt es keine bekannte organische Ursache. Die Psychose ist von der Neurose zu unterscheiden. Der Unterschied ist der folgende: Der labile Mensch ist sich seiner Störung bewusst. Der Psychotische dagegen betrachtet die Tatsache als gestört – und ist sich dessen nicht bewusst.
ICD-Codes für diese Krankheit: F20 | F20.1 | F20.2 | F20.3 | F20.4| F20.5 | F20.6 | F21
ICD-Codes sind international gültige Codes für medizinische Diagnosen. Sie sind zum Beispiel in Arztbriefen oder auf Arbeitsunfähigkeitsbescheinigungen zu finden.
Die Webinhalte von ÁYIO-Q.com dienen zu Ihrer Information und ersetzen in keinem Fall eine persönliche Beratung oder Behandlung durch einen qualifizierten Arzt. Die Inhalte von ÁYIO-Q.com können und dürfen nicht zur Erstellung eigenständiger Diagnosen oder zur Selbstmedikation herangezogen werden.
Quellen:
- Ramachandran P, Thirunavakarasu P. Vitamins in schizophrenia: a literature review. AP J Psychol Med 2012; 13(2): 74-9, (Vitamine bei Schizophrenie: eine Übersicht der Literatur)
- Firth J, Stubbs B, Sarris J, et al. The effects of vitamin and mineral supplementation on symptoms of schizophrenia: a systematic review and meta-analysis [published correction appears in Psychol Med. 2018 Feb;48(3):528]. Psychol Med. 2017;47(9):1515-1527. doi:10.1017/S0033291717000022
- What is Schizophrenia, Food for the brain Foundation, auf https://foodforthebrain.org/, Zugriff 15.01.2022
- Brown HE, Roffman JL. Vitamin supplementation in the treatment of schizophrenia. CNS Drugs. 2014;28(7):611-622. doi:10.1007/s40263-014-0172-4
- Amminger, G., Schäfer, M., Schlögelhofer, M. et al. Longer-term outcome in the prevention of psychotic disorders by the Vienna omega-3 study. Nat Commun 6, 7934 (2015). https://doi.org/10.1038/ncomms8934
- Schizophrenie – Treatment, National Alliance of Mental Illness, auf https://www.nami.org/, Zugriff 15.01.2022
- Firth, J., Stubbs, B., Sarris, J., Rosenbaum, S., Teasdale, S., Berk, M., & Yung, A. (2017). Die Auswirkungen einer Vitamin- und Mineralstoffergänzung auf die Symptome der Schizophrenie: Eine systematische Überprüfung und Metaanalyse. Psychologische Medizin, 47 (9), 1515-1527. doi:10.1017/S0033291717000022
- The Vitamins in Psychosis Study: A Randomized, Double-Blind, Placebo-Controlled Trial of the Effects of Vitamins B12, B6, and Folic Acid on Symptoms and Neurocognition in First-Episode Psychosis, auf https://www.sciencedirect.com/, zugriff 15.01.2022
- Ramachandran P, Thirunavakarasu P. Vitamins in schizophrenia: a literature review. AP J Psychol Med 2012; 13(2): 74-9, (Vitamine bei Schizophrenie: eine Übersicht der Literatur)
- Suboticanec, K & Folnegović-Smalc, V & Turcin, R & Mestrović, B & Buzina, R. (1986). Plasma levels and urinary vitamin C excretion in schizophrenic patients. Human nutrition. Clinical nutrition. 40. 421-8.
- Umar MU, Isa AA, Abba AH. High dose pyridoxine for the treatment of tardive dyskinesia: clinical case and review of literature. Ther Adv Psychopharmacol. 2016;6(2):152-156. doi:10.1177/2045125315616738
- Kalaydjian AE, Eaton W, Cascella N, Fasano A. The gluten connection: the association between schizophrenia and celiac disease. Acta Psychiatr Scand. 2006;113(2):82-90. doi:10.1111/j.1600-0447.2005.00687.x
- Kraft, B.D., Westman, E.C. Schizophrenia, gluten, and low-carbohydrate, ketogenic diets: a case report and review of the literature. Nutr Metab (Lond) 6, 10 (2009). https://doi.org/10.1186/1743-7075-6-10
- Deng H, Xu J. Wendan-Abkochung (Traditionelle chinesische Medizin) für Schizophrenie. Cochrane Database of Systematic Reviews 2017, Ausgabe 6. Art.-Nr. Nr.: CD012217. DOI: 10.1002/14651858.CD012217.pub2. Abgerufen am 15. Januar 2022.
- Judson A. Brewer, Patrick D. Worhunsky, Jeremy R. Gray, Yi-Yuan Tang, Jochen Weber, Hedy Kober,Meditation experience is associated with differences in default mode network activity and connectivity, Proceedings of the National Academy of Sciences Dec 2011, 108 (50) 20254-20259; DOI: 10.1073/pnas.1112029108