Aktualisiert am 28. Juni 2022 von ÁYIO-Q Redaktion
Lesezeit: ca. 27 Minuten
Magnesium – Der wichtigste Mineralstoff für ein gesundes Leben
Magnesium ist sowohl für Pflanzen als auch für Tiere lebenswichtig. Chlorophyll, ein Bestandteil der Photosynthese, ist ein komplexes Porphyrin-Magnesium-Molekül. Beim Menschen spielt Magnesium eine lebenswichtige Rolle für den Körper und das Gehirn, indem es hilft alles zu kontrollieren, vom Blutzuckerspiegel bis zur Steigerung der körperlichen Leistungsfähigkeit. Lesen Sie weiter, um in diesem Artikel alles über die gesundheitlichen Vorteile und den Beschwerden in Verbindung mit einem Magnesiummangel zu erfahren.
Die biologische Rolle von Magnesium
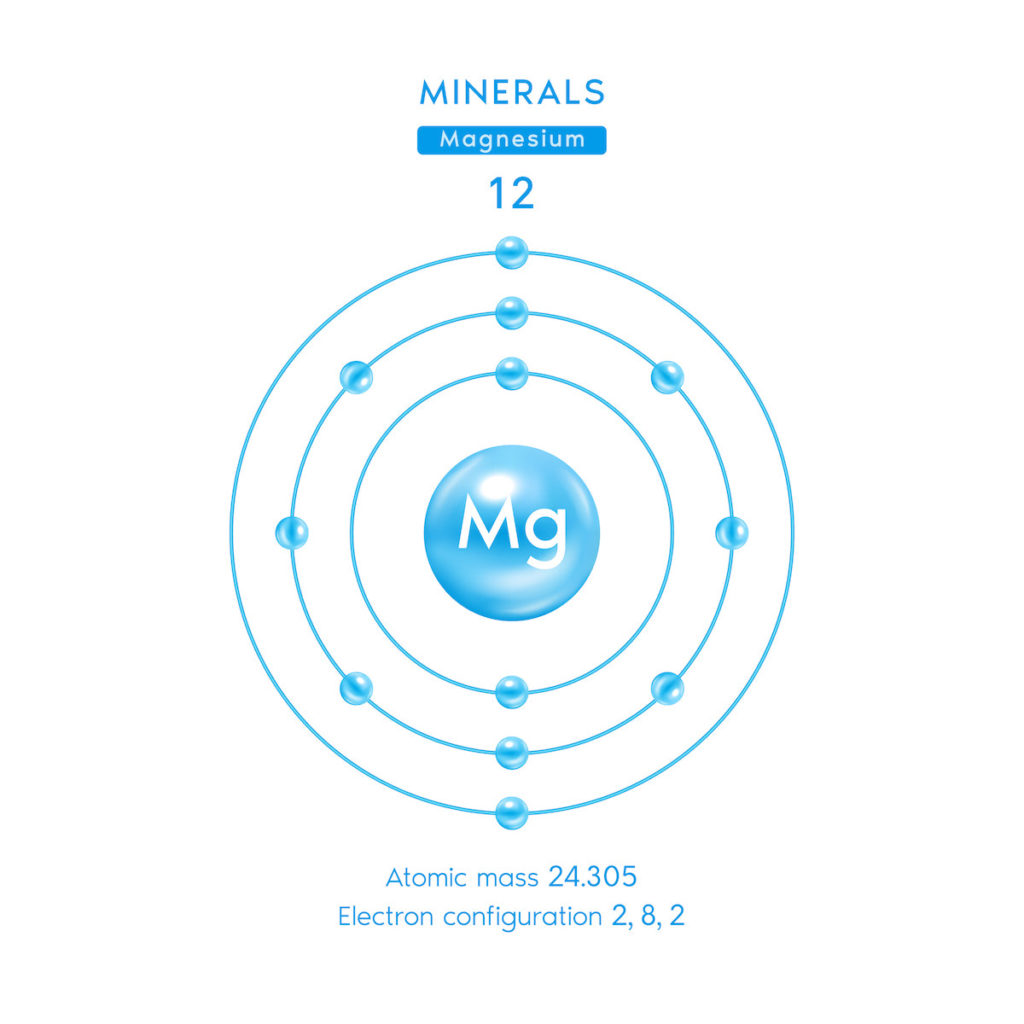
Magnesium ist ein chemisches Element, das für die menschliche Gesundheit von entscheidender Bedeutung ist. Der größte Teil des Magnesiums ist in den Knochen enthalten (ca. 50 – 60 %), und seine Ionen sind entscheidend für die Aktivität mehrerer Coenzyme und ATP-abhängiger Prozesse. ATP (Adenosintriphosphat) ist eine Verbindung, die in allen lebenden Zellen vorkommt und für die Produktion von RNA sowie für die Bereitstellung von Energie für andere Stoffwechselvorgänge erforderlich ist. Außerdem stabilisiert Magnesium die strukturelle Stabilität von DNA- und RNA-Strängen.
Der menschliche Körper verwendet Magnesium für eine Vielzahl von Vorgängen. Es steuert mehrere wichtige Prozesse, darunter die Muskelkontraktion, die neuromuskuläre Übertragung, die Regulierung des Blutzuckerspiegels, die Kontraktion des Herzmuskels und den Blutdruck, indem es als Kofaktor für Hunderte von Enzymen fungiert. Darüber hinaus ist Magnesium unentbehrlich für die Synthese von nuklearen Materialien, die Erzeugung von Energie, das Wachstum von Knochen und den aktiven Transmembrantransport für andere Ionen. [1]
Magnesium ist an der Repolarisierung von Neuronen, der Produktion von Neurotransmittern und Neuromodulatoren und der Entspannung von Muskeln beteiligt (besonders wichtig ist seine Wirkung im Herzmuskel). Es gibt mehrere Gründe für einen Magnesiummangel. Der Blutkreislauf nimmt das Magnesium aus den Zellen auf, das dann mit dem Urin und/oder den Fäkalien ausgeschieden wird. Der Körper verliert umso schneller Magnesium, je mehr er unter Stress steht.
Darüber hinaus wurde eine Reihe von Erkrankungen mit Magnesiummangel in Verbindung gebracht. Zahlreiche Studien haben auch gezeigt, dass eine höhere Magnesiumzufuhr positive Auswirkungen hat. Der Magnesiumkreislauf des menschlichen Körpers, Magnesiummangel und seine Ursachen, Störungen im Zusammenhang mit einem niedrigen Magnesiumspiegel, Hypermagnesiämie und die Verwendung von Magnesium zur Behandlung und Vorbeugung werden im Folgenden behandelt.
Magnesium und Ernährung
Die empfohlene Tagesmenge an Magnesium für Erwachsene beträgt 420 mg für Männer und 320 mg für Frauen, so das United States Food and Nutrition Board. Wasser ist eine Quelle für etwa 10 % des täglichen Magnesiumbedarfs. Magnesium ist reichlich in grünem Gemüse, Nüssen, Samen und ungekochtem Getreide enthalten. Außerdem enthalten Lebensmittel wie Obst, Meeresfrüchte, Fleisch und Milchprodukte etwas Magnesium. [2]
Aufgrund der Verwendung von verarbeiteten Lebensmitteln, entmineralisiertem Wasser und landwirtschaftlichen Techniken, die magnesiumarme Böden für den Anbau von Lebensmitteln nutzen, nimmt die Mehrheit der Menschen in den westlichen Ländern weniger Magnesium auf, als empfohlen wird. [3]
Magnesium – Homöostase
Die Magnesiumhomöostase wird durch den Darm, die Knochen und die Nieren reguliert. Der Großteil des Magnesiums wird durch einen passiven parazellulären Prozess im Ileum und distalen Teilen des Jejunum, eine geringe Menge Magnesium wird jedoch aktiv im Dickdarm aufgenommen. Zwischen 24 und 76 Prozent des mit der Nahrung aufgenommenen Magnesiums werden im Darm absorbiert, der Rest wird mit den Fäkalien ausgeschieden. Sowohl die Menge des eingenommenen Magnesiums als auch die Menge des im Körper vorhandenen Magnesiums beeinflussen, wie viel davon im Magen absorbiert wird. [4]

Für die Aufrechterhaltung des Magnesiumgleichgewichts sind die Nieren von entscheidender Bedeutung. Ungefähr 2,4 Gramm Magnesium werden täglich von den Glomeruli gefiltert. Der aufsteigende dicke Ast der Henle-Schleife, auf den 65 Prozent der rückresorbierten Magnesiumausscheidung entfallen, und die distalen Tubuli, auf die der Rest entfällt, spielen bei diesem Prozess eine wichtige Rolle (30 Prozent). Je nach der Menge des Magnesiums im Blut können die Nieren die ausgeschiedene Menge regulieren. Die tägliche Ausscheidung von Magnesium über den Urin beträgt nur etwa 100 mg. [4]
Magnesium: Mechanismen der Wirkung
Wie andere Elektrolyte auch, spielt Magnesium im Körper eine Vielzahl komplexer Rollen. Das jeweilige Organsystem und die verwendete Zusammensetzung bestimmen die Wirkungsweise von Magnesium.
Magnesium – Gastrointestinaler Bereich
Durch osmotische Flüssigkeitsretention fördert oral eingenommenes Magnesium die Stuhlentleerung. Freiverkäufliche Antazida enthalten es ebenfalls.
Auf der Grundlage einer 2012 durchgeführten multinationalen Studie wurde die Wirksamkeit einer prophylaktischen Behandlung mit Abführmitteln und Antiemetika auf die Häufigkeit von gastrointestinalen Nebenwirkungen wie Verstopfung, Übelkeit und Erbrechen bei Krebspatienten untersucht, die zum ersten Mal orale Opioid-Analgetika erhielten. Der Studie zufolge traten bei den 619 Patienten, die vor der Einnahme von Opioiden Abführmittel (einschließlich Magnesiumoxid) erhielten, deutlich weniger Verstopfungen auf als bei den Patienten, die keine Abführmittel erhielten. Prophylaktische Laxantien verringerten die Häufigkeit von Verstopfung erheblich, so die Meta-Analyse der Ergebnisse. [5]
Magnesium – Kardiovaskulärer Bereich
Magnesium ist ein Kofaktor der Natrium-Kalium-Pumpe, einer elektrogenen Transmembran, die Kalziumkanäle auf natürliche Weise blockiert. Die Erregungsleitung im Atrioventrikularknoten wird durch Magnesium reguliert. Aufgrund der durch Hypomagnesiämie hervorgerufenen Erregbarkeit des Herzmuskels können Herzrhythmusstörungen wie ventrikuläre Tachykardien und Torsade de pointes (Herzrasen) auftreten.
Eine kardiologische Studie aus dem Jahr 2014 ergab, dass Magnesium an zellulären Mechanismen beteiligt ist, die die kardiovaskuläre Funktion steuern. Es ist von grundlegender Bedeutung für die Entstehung verschiedener kardiovaskulärer Erkrankungen, darunter Bluthochdruck, Arteriosklerose, koronare Herzkrankheit, Herzinsuffizienz und Herzrhythmusstörungen. Es moduliert den Tonus der glatten Gefäßmuskulatur, die Aktivität der Endothelzellen und die Erregbarkeit des Herzmuskels. Diese Studie unterstreicht die gegenwärtige Funktion des Magnesiums bei der Vorbeugung und Behandlung von Herz-Kreislauf-Erkrankungen sowie seine gefäßerweiternden, entzündungshemmenden, antiischämischen und antiarrhythmischen Wirkungen. [6]
Magnesium – Nervensystem
Magnesium wirkt nicht nur beruhigend auf das zentrale Nervensystem (ZNS), sondern hat auch krampflösende Eigenschaften. Indem es die Freisetzung von Acetylcholin an neuromuskulären Knotenpunkten verhindert, verhindert es die periphere neuromuskuläre Übertragung.
Laut einem Nährstoffbericht von 2018 ist Magnesium aus neurologischer Sicht entscheidend für die Nervenleitung und die neuromuskuläre Übertragung. Es schützt vor Übererregung, die zum Absterben von Nervenzellen führen kann, und wurde mit einer Reihe von neurologischen Erkrankungen in Verbindung gebracht. Magnesium ist ein Mineralstoff, der für die mögliche Vorbeugung und Behandlung neurologischer Erkrankungen von großer Bedeutung ist, da er eine wesentliche Rolle im Gehirnsystem spielt. Es wurde festgestellt, dass Magnesium aufgrund seiner mechanischen Aspekte bei neurologischen Störungen ein potenzielles Ziel für die Prävention und Therapie neurologischer Erkrankungen ist. [7]
Magnesium – Fortpflanzungssystem
Während der vorzeitigen Wehen wird Magnesium als Wehenhemmer eingesetzt. Magnesium fördert die Muskelentspannung und die Gefäßerweiterung, indem es die Kalziumwiederaufnahme durch das sarkoplasmatische Retikulum stimuliert. Magnesium senkt den Kalziumspiegel im Uterusmuskel und verhindert so vorzeitige Wehen.
Ziel einer 2013 durchgeführten systematischen Studie war es, die Wirksamkeit einer Magnesium-Erhaltungstherapie zur Vermeidung von Frühgeburten zu bewerten, nachdem die ersten drohenden Frühgeburten gestoppt wurden. Die Studienteilnehmerinnen wurden nach einer drohenden Frühgeburt in randomisierten kontrollierten Studien mit Magnesium behandelt. In den späten 1950er Jahren wurde vermutet, dass Magnesium die Kontraktilität der Gebärmutter beeinflusst, indem es die Wehen verlangsamt. Es ist immer noch unklar, wie Magnesium als Wehenhemmer wirkt, entweder zu Beginn oder im Laufe der Zeit. Durch die Veränderung der Kalziumaufnahme, -bindung und -verteilung in den glatten Muskelzellen verringert Magnesium die Häufigkeit der Depolarisation der glatten Muskulatur. Die Kontraktionen der Gebärmutter werden dadurch letztlich gehemmt. [8]
Magnesium – Atmungssystem
Die glatte Muskulatur der Bronchien kann sich nach einer Magnesiuminjektion entspannen. Es ist nicht bekannt, was die Entspannung der glatten Muskulatur bewirkt. Es wird vermutet, dass es entweder durch die Verhinderung der Freisetzung von Acetylcholin, Histamin oder Kalzium wirkt. Die gleichzeitige Einnahme von Beta-Agonisten kann möglicherweise eine synergistische Wirkung haben.
Die Wirksamkeit von intravenösem und nebulisiertes Magnesiumsulfat bei der Behandlung von Erwachsenen und Kindern mit akutem Asthma wurde in einer systematischen Übersichtsarbeit und Meta-Analyse aus dem Jahr 2013 bewertet. Zusammen mit adrenergen Agonisten und systemischen Steroiden scheint der Einsatz von intravenösem Magnesiumsulfat bei der Behandlung von akutem Asthma für Kinder Vorteile in Bezug auf die Verbesserung der Lungenfunktion und die Verringerung der Häufigkeit von Krankenhauseinweisungen zu bieten. Die Inhalation von Magnesiumsulfat scheint jedoch nur bei Erwachsenen Vorteile zu bieten. [9]
Magnesium Hämostase
Etwa 50 % des Magnesiums befindet sich in den Knochen, 25 % in den Muskeln und die restlichen 25 % im Weichteilgewebe, im Serum und in den roten Blutkörperchen (RBC). Es kann wie andere Elektrolyte als ionisiert, proteingebunden oder an Anionen gebunden kategorisiert werden. Die biologisch aktivste Form des Magnesiums ist das ionisierte Magnesium.
Die Magnesiumhomöostase wird durch den Dickdarm, die Knochen und die Nieren aufrechterhalten. Magnesium wird vom Dickdarm aufgenommen, in den Knochen abgelagert und über die Nieren ausgeschieden, ähnlich wie es bei Kalzium der Fall ist. Da die Magnesiumkonzentration im Körper umgekehrt proportional zur Absorption ist, wird mehr Magnesium absorbiert, wenn der Magnesiumspiegel niedrig ist.
In einer Beobachtungsstudie aus dem Jahr 2017 wurde der Zusammenhang zwischen dem Magnesiumspiegel im Blut bei der Aufnahme und dem Hämatomvolumen, dem Wachstum des Hämatoms und den funktionellen Ergebnissen bei Patienten mit intrazerebraler Blutung (ICH) untersucht. Niedrigere Magnesiumwerte bei der Aufnahme waren nach 3 Monaten mit schlechteren funktionellen Ergebnissen verbunden, wenn man das Alter, den Glasgow Coma Scale Score bei der Aufnahme, das anfängliche Hämatomvolumen, die Zeit vom Auftreten der Symptome bis zur ersten Computertomographieuntersuchung und das Hämatomwachstum berücksichtigt. Dieses Ergebnis liefert den Beweis, dass die Wirkung von Magnesium durch das Hämatomwachstum vermittelt wird. Die Daten stützen die Annahme, dass Magnesium eine klinisch signifikante Wirkung auf die Hämostase bei ICH-Patienten hat, so die Ergebnisse der Studie. [10]
Hypomagnesiämie
Magnesiuminsuffizienz oder Hypomagnesiämie ist durch einen zu niedrigen Spiegel des Minerals im Blut gekennzeichnet. Genauer gesagt führt eine niedrige Menge an Serummagnesium (weniger als 1,46 mg/dL) im Blut zu einer Elektrolytstörung. Hypomagnesiämie ist eine häufige Elektrolytstörung im klinischen Bereich, insbesondere bei Patienten, die auf die Intensivstation überwiesen werden, wo sie mit einer höheren Sterblichkeit und einem längeren Krankenhausaufenthalt in Verbindung gebracht wird. [11]

Symptome einer Hypomagnesiämie
Die Symptome eines Magnesiumdefizits können vage sein und treten häufig gleichzeitig mit denen anderer Elektrolytstörungen auf. Der Grad des Magnesiummangels und das Tempo der Magnesiumreduktion bestimmen, wie schwerwiegend die Symptome und Indikatoren sind. Wenn die Magnesiumkonzentration im Blut unter 1,2 mg/dL fällt, treten die Symptome häufig auf. Jedes System, einschließlich des neuromuskulären, kardiovaskulären, renalen und gastrointestinalen Systems, kann durch die klinischen Anzeichen einer Hypomagnesiämie beeinträchtigt werden. [12]
Ursachen der Hypomagnesiämie
Es gibt zwei Arten von Ursachen für Hypomagnesiämie: erblich bedingt und erworben. Als erworbene Ursachen gelten eine verminderte orale Aufnahme oder gastrointestinale Absorption, eine beschleunigte Nierenausscheidung oder eine Umverteilung durch schwere Krankheiten. Es gibt auch Hinweise darauf, dass verschiedene Medikamente den Serummagnesiumspiegel auf unterschiedliche Weise beeinflussen.
Reduzierte Einnahme
Aufgrund der Lebensmittelverarbeitung und der Verwendung minderwertiger Böden für die Landwirtschaft haben mehrere Ernährungsstudien ergeben, dass Menschen in Nordamerika und Europa weniger Magnesium zu sich nehmen als die empfohlene Tagesmenge (RDA). Außerdem können längeres nasogastrales Absaugen, vollständige parenterale (intravenöse) Ernährung und Fasten über einen längeren Zeitraum zu einer Hypomagnesiämie führen. [13]
Schlechte Absorption im Verdauungstrakt
Die Absorption von Magnesiumionen bei geringer Magnesiumzufuhr über die Nahrung hängt stark von der aktiven transzellulären Aufnahme durch magnesiumionenspezifische Transporter im Dickdarm ab. Zahlreiche Erkrankungen wie chronischer Durchfall, Pankreasinsuffizienz, Zöliakie, anhaltender Alkoholismus, entzündliche Darmerkrankungen und das Dünndarmsyndrom können zu einer gestörten gastrointestinalen Absorption von Magnesium führen. [12]
Intrazelluläre Magnesiumverschiebung und -umverteilung
Eine Verseifung bei akuter Pankreatitis, die mit einer Fettnekrose einhergeht, kann zu einer Hypomagnesiämie führen. Außerdem kann sich die Verteilung von Magnesium in den Zellen unter bestimmten Umständen ändern. Dazu gehören Schwangerschaft, Stillen, das Refeeding-Syndrom und kardiopulmonale Operationen. Massive Bluttransfusionen führen häufig zu einer Hypomagnesiämie, die vermutlich durch Hämodilution, Komorbiditäten, Citrattoxizität und/oder andere Faktoren verursacht wird. [12]
Entwicklung eines Magnesium-Nierenschadens
Hypokaliämie, Hyperkalzämie und Hypophosphatämie können alle zu einer verminderten renalen Rückresorption von Magnesium führen. Hypomagnesiämie und reversible tubuläre Nierenfunktionsstörungen wurden mit chronischem Alkoholkonsum in Verbindung gebracht. Darüber hinaus wurde eine Reihe von Erbkrankheiten und Medikamenten mit einer verminderten renalen Rückresorption von Magnesium in Verbindung gebracht. [14]
Durch Medikamente verursachte Hypomagnesiämie
Hypomagnesiämie wurde mit fast 50 verschiedenen Arzneimitteln in Verbindung gebracht. Die am häufigsten verabreichten Arzneimittel, die mit Hypomagnesiämie in Verbindung gebracht werden, sind im Folgenden aufgeführt. [15,16,17]
- Antibiotika, so genannte Aminoglykoside, verringern die renale tubuläre Rückresorption und/oder verursachen eine akute tubuläre Nekrose (ATN).
- Amphotericin B verringert die Magnesiumaufnahme und hat schädliche Auswirkungen auf die Nieren.
- Die Magnesiumrückresorption wird durch
Anti-epidermale Wachstumsfaktor (EGF) Rezeptoren, wie Cetuximab, beeinträchtigt. - Calcineurin-Inhibitoren, wie Tacrolimus und Cyclosporin, behindern die Aufnahme von Magnesium.
- Platin-Derivate (wie Cisplatin und Carboplatin) beeinflussen die Aufnahme von Magnesium.
- Diuretika mit Schleifen- und Thiazidwirkung verringern die Magnesiumaufnahme.
- Pentamidin verringert die Aufnahme von Magnesium.
- Magnesium-Permeabilitätskanaltransporter werden durch Protonenpumpenhemmer (PPI) herunterreguliert, die die Magnesiumaufnahme im Darm verringern.
Kritisch kranke Patienten mit Hypomagnesiämie
Nach mehreren Beobachtungsstudien sind relativ viele kritisch kranke Patienten, die auf der Intensivstation aufgenommen werden, von Hypomagnesiämie betroffen. Bei postoperativen Patienten auf der Intensivstation tritt sie häufiger auf. Unterernährung, Diabetes mellitus, andere Elektrolytanomalien (wie Hypokaliämie und Hypokalzämie), Medikamente und eine verringerte Magnesiumabsorption aufgrund einer beeinträchtigten Magen-Darm-Tätigkeit sind nur einige mögliche Erklärungen für eine Hypomagnesiämie bei schwerkranken Patienten (z. B. Schleifendiuretika, Gentamycin und Protonenpumpenhemmer).
Die Bedeutung des Serummagnesiumspiegels bei kritisch kranken Patienten wurde 2014 in einer internationalen Zeitschrift für angewandte und grundlegende medizinische Forschung untersucht. Der Untersuchung zufolge ist Magnesium einer der wichtigsten Elektrolyte, dessen Mangel bei kritischen Erkrankungen in der Regel ignoriert wird und negative klinische Folgen haben kann, wenn er nicht ständig überprüft wird. Es wurde festgestellt, dass schwer kranke Personen häufig ein großes Elektrolytproblem haben, in diesem speziellen Fall eine Hypomagnesiämie. Schwerstkranke Menschen mit Hypomagnesiämie sterben häufiger als Patienten mit normaler Hypomagnesiämie. [18]
Eine weitere systematische Überprüfung und Metaanalyse über Hypomagnesiämie und Sterblichkeit bei Patienten, die auf der Intensivstation behandelt werden, wurde 2016 durchgeführt, und die Ergebnisse zeigten, dass Behauptungen über Todesfälle, die auf eine Magnesium-Dysregulation in der Intensivpflege zurückzuführen sind, umstritten sind. Die Studie untersuchte den Zusammenhang zwischen Hypomagnesiämie und Patientensterblichkeit auf der Intensivstation. Die Ergebnisse dieser Meta-Analyse zeigen, dass eine Hypomagnesiämie mit einer erhöhten Sterblichkeit, der Notwendigkeit einer mechanischen Beatmung und der Verweildauer von Patienten auf der Intensivstation verbunden ist. [19]
Aufgrund der hohen Häufigkeit von Hypomagnesiämie bei Intensivpatienten wird eine ständige Überwachung des Magnesiumspiegels im Blut empfohlen. Es wurde nachgewiesen, dass die intravenöse Gabe von Magnesiumsulfat eine antiarrhythmische und neuroprotektive Wirkung hat und mit einer Verringerung der Sterblichkeit und der Dauer des Aufenthalts auf der Intensivstation verbunden sein kann. [20]
Magnesiumspiegel bei hospitalisierten Patienten: Hypo- und Hypermagnesiämie
Die Häufigkeit von Hypo- und Hypermagnesiämie bei Patienten, die allgemein im Krankenhaus behandelt werden, einschließlich derjenigen, die nicht auf der Intensivstation liegen, wurde nur in einer kleinen Anzahl von Forschungsarbeiten untersucht. Die zunehmende Tendenz zur Einnahme von Magnesiumpräparaten in dieser Gruppe als Folge des gestiegenen Bewusstseins für die positiven Auswirkungen von Magnesium auf das Herz-Kreislauf-System wurde hingegen häufig bei Patienten mit Herz-Kreislauf-Erkrankungen beobachtet, was sich durch die Beobachtung einer Hypermagnesiämie bei diesen Patienten erklären lässt.
Die Inzidenz und die prognostische Bedeutung von Dysmagnesiämie bei hospitalisierten Patienten wurden untersucht, so die Zeitschrift Proceedings der Mayo Clinic. Ziel der Untersuchung war es, das Ausmaß der Veränderungen des Serummagnesiums und deren Auswirkungen bei hospitalisierten Personen zu ermitteln. Alle Einweisungen in die Mayo Clinic in Rochester, Minnesota, vom 1. Januar 2009 bis zum 31. Dezember 2013, an denen 288120 Patienten teilnahmen, wurden untersucht. Anhand der computergestützten Datenbank der Einrichtung wurden die Magnesiumwerte jedes einzelnen Patienten bei der Aufnahme sowie relevante klinische Informationen ermittelt. Es wurde festgestellt, dass Dysmagnesiämie, wobei Hypermagnesiämie die häufigste Form ist, bei hospitalisierten Patienten weit verbreitet ist. Hypermagnesiämie ist ein besserer Indikator für ungünstige Ergebnisse als Hypomagnesiämie. In Ermangelung randomisierter kontrollierter Studien, die einen Nutzen belegen, sollte eine Magnesiumsupplementierung bei Patienten ohne Magnesiuminsuffizienz vermieden werden. [11]
Hypermagnesiämie
Die Aufrechterhaltung des begrenzten Bereichs des normalen Plasmamagnesiumgehalts ist für die Niere entscheidend. Hypermagnesiämie ist ein seltener Zustand, der sich auch ohne Magnesiuminjektion oder Nierenerkrankung entwickeln kann. In diesem Fall zeigt der Patient in der Regel keine Symptome, und der Anstieg des Plasmamagnesiumgehalts ist oft gering. Wenn der Plasmamagnesiumgehalt jedoch sehr hoch ist, können klinische Anzeichen beobachtet werden.
Obwohl eine Hypermagnesiämie in der Regel selten auftritt, kann sie bei bis zu einem Drittel der Krankenhauspatienten auftreten und ist wie die Hypomagnesiämie mit einer erhöhten Sterblichkeit und längeren Krankenhausaufenthalten verbunden. Iatrogene Hypermagnesiämie wird häufig mit gastrointestinalen Erkrankungen, fortgeschrittenem Alter und eingeschränkter Nierenfunktion in Verbindung gebracht. Lithiummedikamente, Hypothyreose, die Addison-Krankheit, familiäre hypocalciurische Hyperkalzämie und das Milchalkali-Syndrom sind einige seltenere Ursachen für Hypermagnesiämie. Je nach Serummagnesiumspiegel kann eine Hypermagnesiämie unterschiedliche klinische Auswirkungen haben, wie unten dargestellt. [13]
| Serum Magnesium | Klinische Anzeichen |
| Mäßig hoch | Übelkeit, Ileus, Erbrechen, Gesichtsrötung, Harnverhalt und Hypotonie. |
| Hoch | Vollständige Herzblockade, Schläfrigkeit und Fehlen des tiefen Sehnenreflexes. |
| Sehr hoch | Beeinträchtigung des Atmungssystems, Lähmung und völliger Herzstillstand. |
| Extrem | Asystolie (Herzstillstand). |
Ursachen der Hypermagnesiämie
Wenn die Nierenfunktion beeinträchtigt ist, wird eine hohe Magnesiummenge intravenös, oral oder als Einlauf verabreicht, oder es kommt zu einer erhöhten Absorption aus dem Verdauungstrakt aufgrund von Verstopfung, Kolitis, Gastritis oder Magengeschwüren. Diese drei Situationen sind die Hauptursachen für eine Hypermagnesiämie. Die neuromuskulär blockierenden Eigenschaften von Magnesium werden durch eine Hypermagnesiämie verstärkt, wodurch auch die gastrointestinale Magnesiumabsorption und die daraus resultierende Hypermagnesiämie verstärkt werden. [22]
Verminderte renale Ausscheidung
Patienten mit einer akuten oder chronischen Nierenerkrankung haben ein höheres Risiko, eine Hypermagnesiämie zu entwickeln. Einige Faktoren, wie z. B. Protonenpumpenhemmer, Unterernährung und Alkoholkonsum, können das Risiko einer Hypermagnesiämie bei diesen Menschen erhöhen. Weitere bekannte Ursachen sind eine Schilddrüsenunterfunktion und insbesondere eine Nebennierenrindeninsuffizienz.
Durch eine verstärkte kalziuminduzierte Magnesiumabsorption im Tubulus können Hyperparathyreoidismus und Veränderungen im Kalziumstoffwechsel, einschließlich Hyperkalzämie und/oder Hypokalziurie, eine Hypermagnesiämie verursachen. Hypermagnesiämie kann bei Menschen mit familiärer hypocalciurischer Hyperkalzämie (FHH), einer seltenen autosomal-dominanten Erkrankung, auftreten. [23]
Durch die Verringerung der Ausscheidung können Psychopharmaka auf Lithiumbasis potenziell eine Hypermagnesiämie verursachen.
Erhöhte Einnahme
In seltenen Fällen kann das Syndrom auch ohne Nierenversagen auftreten, in der Regel bei älteren Menschen, wenn ein zugrunde liegendes Darmproblem zu einer erhöhten Absorption über eine verminderte gastrointestinale Motilität führen kann. Patienten, die Opioide oder anticholinerge Medikamente einnehmen oder die an entzündlichen Darmerkrankungen leiden, sind anfälliger. [24]
Der Magnesiumspiegel kann nach der Einnahme einiger Medikamente, wie Abführmittel und magnesiumhaltige Antazida (z. B. Magnesiumoxid), ansteigen, insbesondere bei älteren Menschen mit eingeschränkter Nierenfunktion. Magnesiumoxid beispielsweise ist aufgrund seiner geringen Bioverfügbarkeit relativ sicher, aber eine längere Einnahme kann das Risiko einer Hypermagnesiämie erhöhen. Bei geriatrischen Patienten, die eine längere Magnesiumoxidtherapie erhalten, wird eine regelmäßige Untersuchung empfohlen. Dennoch scheint die Einnahme von weniger als 1 g Magnesiumoxid pro Tag einigermaßen sicher zu sein. [25]
Kapillarverschiebung oder Leckage (Kompartmentsyndrom)
Bei Patienten mit Hämolyse können höhere Magnesiumwerte auftreten. Der Magnesiumgehalt in den roten Blutkörperchen ist dreimal so hoch wie im Plasma. Magnesium gelangt in das Plasma, wenn diese Zellen platzen. Eine symptomatische Hypermagnesiämie kann jedoch nur im Falle einer starken Hämolyse auftreten.
Durch extrazelluläre Veränderungen können auch das Tumorlysesyndrom, die Rhabdomyolyse und die Azidose (z. B. dekompensierter Diabetes mit Ketoazidose) eine Hypermagnesiämie verursachen.
Hypomagnesiämie und endokrine Erkrankungen
Diabetes mellitus
Magnesium ist ein entscheidender Kofaktor für verschiedene Enzyme, die am Kohlenhydratstoffwechsel beteiligt sind. Durch die posttranslationale Veränderung des Insulinrezeptorproteins und die Kontrolle der Tyrosinkinaseaktivität auf diesen Rezeptoren wirkt Magnesium als Insulinsensibilisator. Ein erhöhter Kalziumeintritt in Adipozyten als Folge eines verminderten intrazellulären Magnesiums kann oxidativen Stress, Entzündungen und eine erhöhte Insulinresistenz verursachen.
Es zeigte sich, dass eine magnesiumarme Ernährung in engem Zusammenhang mit einer verringerten insulinabhängigen Glukoseaufnahme und einem Anstieg der Prävalenz von Diabetes mellitus steht. Bei Patienten mit Diabetes mellitus Typ 1 wurden niedrigere Magnesiumwerte festgestellt als bei gesunden Menschen. Darüber hinaus wurden niedrige Lipidprofile, ein erhöhtes Atheroskleroserisiko und ein schlechtes glykämisches Management mit Hypomagnesiämie in Verbindung gebracht. [26]
Im Rahmen einer klinischen Ernährungsstudie wurde eine Zusammenfassung der aktuellen Vorträge über Magnesium und Diabetes mellitus erstellt. Magnesiummangel wird mit chronischen Krankheiten wie Diabetes mellitus in Verbindung gebracht. Epidemiologische Studien haben auf den geringen Magnesiumkonsum in der Allgemeinbevölkerung sowie auf den Zusammenhang zwischen dem Verzehr von magnesiumreichen Lebensmitteln und einer geringeren Prävalenz von Diabetes und dessen Folgen aufmerksam gemacht. Obwohl eine Hypomagnesiämie bei Diabetikern häufig vorkommt, ist immer noch unklar, wie der Magnesiummangel bei Diabetes mellitus genau entsteht. [27]
Stattdessen hat man festgestellt, dass eine schlechte Stoffwechseleinstellung bei Diabetes mellitus den Magnesiumspiegel im Körper beeinträchtigen kann, was zu einer Hypomagnesiämie führt, die wiederum in direktem Zusammenhang mit einigen mikro- und makrovaskulären Komplikationen des Diabetes stehen kann, darunter Herz-Kreislauf-Erkrankungen, Retinopathie und Neuropathie. Infolgedessen können sich diabetesbedingte Langzeitprobleme schnell manifestieren. Für Menschen mit Diabetes mellitus, bei denen eine Hypomagnesiämie und die damit verbundenen Auswirkungen nachgewiesen wurden, wird eine Magnesiumergänzung empfohlen. [27]
Metabolisches Syndrom
Zahlreiche Studien haben das metabolische Syndrom und chronische Entzündungen mit Hypomagnesiämie in Verbindung gebracht. Es wird vermutet, dass Hypomagnesiämie die Bildung freier Radikale und eine geringgradige chronische Entzündung verursacht. Veränderungen im Magnesiumstoffwechsel werden auch mit dem metabolischen Syndrom in Verbindung gebracht. Kürzlich wurde festgestellt, dass Personen mit Typ-2-Diabetes, die auch ein risikoreiches Lipidprofil, hohen Blutdruck oder abdominale Adipositas aufwiesen, niedrigere Werte an zirkulierendem ionisiertem Magnesium hatten.
In einer dieser verschiedenen Bewertungen wurde hervorgehoben, dass der Mangel an Magnesium in den Zellen und im extrazellulären Raum ein Kennzeichen des Typ-2-Diabetes ist. Zu den wichtigen metabolischen Regulatoren von Magnesium gehören Insulin und Glukose. Es wurde ein gemeinsamer Mechanismus für die Insulinresistenz bei verschiedenen Stoffwechselstörungen vermutet: Magnesiummangel. Typ-2-Diabetes wird auch mit einer geringen Magnesiumzufuhr über die Nahrung in Verbindung gebracht. Bei der Mehrheit der Testpersonen wirkte sich eine Magnesiumsupplementierung deutlich positiv auf ihr Stoffwechselprofil aus, während sie Diabetiker waren. [28]
Osteoporose
Etwa 60 % des Gesamtmagnesiums des Körpers sind in den Knochen gespeichert, 30 % davon sind Skelettmagnesium, das sich in der Hydratationshülle oder auf der Oberfläche von Hydroxylapatit befindet. Das Serummagnesium kann sich mit dem Magnesium, das sich auf der Knochenoberfläche befindet, austauschen. Die Freisetzung des restlichen Skelettmagnesiums, das ein wesentlicher Bestandteil der Knochen ist, hängt von der Knochenresorption ab.
Es hat den Anschein, dass die Aufrechterhaltung einer stabilen Magnesiumhomöostase für die Knochengesundheit von wesentlicher Bedeutung ist. Sowohl ein niedriger als auch ein hoher Magnesiumspiegel haben laut experimenteller und epidemiologischer Forschung negative Auswirkungen auf die Knochen. Magnesiummangel beeinträchtigt die Knochenzellen und die Kristallbildung, was sich direkt auf die Osteoporose auswirkt. Indirekt wirkt er sich auch auf die Freisetzung und Aktivität der Nebenschilddrüsenhormone aus, was zu einer Verstärkung von Entzündungen niedrigen Grades führt. Die Prozesse, die zu den Mineralisierungsdefiziten führen, die bei erhöhten Magnesiumspiegeln auftreten, sind weniger gut verstanden. Die Regulierung und Aufrechterhaltung der Magnesiumhomöostase ist insgesamt eine vorteilhafte Strategie zur Erhaltung der Knochenintegrität.
Die meisten experimentellen und klinischen Daten in der Literatur deuten darauf hin, dass Magnesium einen Beitrag zur Knochengesundheit leistet, auch wenn die Beweise noch wackelig sind. Daher könnte die Optimierung der Magnesiumzufuhr eine wirksame und erschwingliche Vorbeugungsmaßnahme gegen Osteoporose bei Menschen mit nachgewiesenem Magnesiummangel darstellen, auch wenn noch Bedenken gegen eine Supplementierung der allgemeinen Bevölkerung mit dem Mineral bestehen, da zu viel Magnesium negative Auswirkungen auf die Knochen zu haben scheint. [29]
Kardiovaskuläre Gesundheit: Hypo- und Hypermagnesiämie
Durch die Beeinflussung des Gefäßtonus, des peripheren Gefäßwiderstands und der Endothelfunktion spielt Magnesium eine entscheidende Rolle bei der Kontrolle des Herzrhythmus. Im Folgenden finden Sie einen Überblick über die Auswirkungen von Magnesium auf die kardiovaskuläre Gesundheit, wie sie bereits in den Wirkmechanismen beschrieben wurden.
Magnesium wirkt sich positiv auf das Herz-Kreislauf-System aus:
- Die Endothelfunktion hat sich verbessert
- Direkte und indirekte Induktion von Gefäßerweiterungen
- Verbesserung des Blutdrucks
- Günstige Auswirkungen auf Entzündungsreaktionen, Herzrhythmusstörungen und Thrombozytenaggregation
- Mögliche Auswirkungen auf Menschen mit stabiler koronarer Herzkrankheit im Hinblick auf die Erhöhung der körperlichen Belastbarkeit
- Verbesserung des Lipidstoffwechsels und der Insulinhomöostase
- Verringert Thrombose und Thrombozytenaktivierung
- Verringert den Kalziumüberschuss in den Herzkranzgefäßen, was die Schädigung der Zellen durch Ischämie verringert
Herzrhythmusstörungen
Die folgenden potenziellen Mechanismen können erklären, warum eine Hypomagnesiämie mit einem erhöhten Risiko für Herzrhythmusstörungen verbunden ist:
- Magnesiummangel beeinträchtigt die Natrium-Kalium-Pumpe, wodurch der intrazelluläre Kaliumspiegel sinkt und der intrazelluläre Natriumspiegel steigt, was zu einem weniger negativen Ruhemembranpotenzial führt;
- verminderte Wirkung von Magnesium gegen Kalzium am atrioventrikulären Knoten.
Beide Mechanismen erhöhen die Anfälligkeit für Herzrhythmusstörungen, indem sie instabile Membranpotenziale, Impulsleitungen und Impulsübertragungen verursachen. [30]
Im Rahmen einer systematischen Übersichtsarbeit und Metaanalyse, die sich auf die Vorbeugung von Herzrhythmusstörungen konzentrierte, sollte Magnesium als Prophylaxe oder Therapie von postoperativen Arrhythmien bei herzchirurgischen Patienten untersucht werden. Genauer gesagt sollten die Auswirkungen auf die biochemischen und patientenzentrierten Ergebnisse bewertet werden. Den Ergebnissen der Studie zufolge scheint eine Magnesiumsupplementierung nach einer Herzoperation das Vorhofflimmern, eine Störung des Herzens, die zu einer unregelmäßigen und häufig übermäßig hohen Herzfrequenz führt, zu verringern, ohne wesentliche negative Auswirkungen zu haben. [31]
Koronare Herzkrankheit
Die Bedeutung von Magnesium für das Risiko der Entwicklung von Erkrankungen der Herzkranzgefäße wird durch die vorliegende Forschung gut belegt. Darüber hinaus ist die Behandlung einer Hypomagnesiämie für Personen mit akuter Myokardischämie von entscheidender Bedeutung, um Herzrhythmusstörungen zu vermeiden. Der Verzehr von Wasser mit einem hohen Magnesiumgehalt kann laut einer früheren Studie die Zahl der Todesfälle im Zusammenhang mit Herz-Kreislauf-Erkrankungen um 30 bis 35 Prozent senken. Herz-Kreislauf-Erkrankungen und möglicherweise viele andere Gesundheitsprobleme können durch die Zugabe von 25 bis 50 ppm Magnesium zum Trinkwasser verhindert werden. [32]
Bei Personen mit koronarer Herzkrankheit verbessert eine orale Magnesiumbehandlung die Endothelfunktion, wie eine klinische Studie ergab. Die Ergebnisse der aktuellen Untersuchung zeigten, dass bei einer Kohorte von Personen mit stabiler koronarer Herzkrankheit eine sechsmonatige orale Magnesiumbehandlung zu einer erheblichen Verbesserung der Endothelfunktion der Arteria brachialis führte. Die Daten zu den Magnesiumionen zeigen eine mäßige Korrelation zwischen Magnesiumionen und der Endothelfunktion der Arteria brachialis bei Studienbeginn sowie einen signifikanten Anstieg der Magnesiumionen als Reaktion auf eine orale Magnesiumtherapie, die mit einer Verbesserung der Endothelfunktion der Arteria brachialis verbunden war. [33]
Bluthochdruck
Zur Ätiologie des Bluthochdrucks können ein niedriger Magnesiumspiegel in der Nahrung und eine Hypomagnesiämie gehören. Durch die Verstärkung der gefäßerweiternden Wirkung von Stickstoffmonoxid, das Entgegenwirken der gefäßverengenden Wirkung von Kalzium, Bradykinin, Angiotensin II, Serotonin und Prostaglandin und die Erhaltung des Gefäßendothels durch seine antioxidative Wirkung senkt Magnesium den Gefäßtonus und -widerstand. [34]
Epidemiologische und experimentelle Untersuchungen haben eine umgekehrte Beziehung zwischen Blutdruck und Serummagnesiumspiegel gezeigt, was darauf hindeutet, dass Magnesiummangel eine Rolle in der Pathophysiologie der Hypertonie spielen könnte. In einer Übersichtsarbeit aus dem Jahr 2006 werden die Funktion des Magnesiums bei der Kontrolle des Blutdrucks und der Gefäßfunktion sowie die Auswirkungen von Magnesiumentzug auf experimentellen und realen Bluthochdruck behandelt. Epidemiologische Untersuchungen haben einen Zusammenhang zwischen magnesiumarmem „weichem Wasser“ und Bluthochdruck und Herzkrankheiten sowie schützendem „hartem Wasser“ und kardiovaskulärer Gesundheit hergestellt. Es gibt immer mehr Belege dafür, dass ein unzureichender Magnesiumspiegel pathophysiologisch für die Entstehung von Bluthochdruck verantwortlich sein kann. [35]
Präeklampsie
Präeklampsie und Eklampsie werden traditionell mit intravenösem Magnesiumsulfat behandelt. Die gefäßerweiternden Wirkungen von Magnesium in den Blutgefäßen und seine Beteiligung an der Verhinderung oxidativer Schäden bei schwerer Präeklampsie können zum Verständnis der zugrunde liegenden Wirkmechanismen herangezogen werden. Den Forschungsergebnissen zufolge interagiert Magnesiumsulfat mit Alkylradikalen, um Plasmamembranen vor oxidativen Schäden zu schützen. [36]
Der Magnesiumspiegel bei Frauen mit Präeklampsie kann normal oder erniedrigt sein, wie eine Studie über die Prozesse hinter den Wirkungen von Magnesiumsalzen zeigt. Die pathophysiologischen Auswirkungen der Eklampsie und der Präeklampsie mit schweren Merkmalen können jedoch durch die Einnahme von Magnesiumsalzen wie Magnesiumsulfat gemildert werden. Die heute vorliegenden Forschungsergebnisse zeigen, dass Magnesium eine positive Wirkung auf die Mutter und den Fötus hat, auch wenn der Wirkungsmechanismus dieses Magnesiumsalzes noch nicht vollständig verstanden ist. Für eine gute Entwicklung der Schwangerschaft ist die Aufrechterhaltung der Magnesiumhomöostase unerlässlich. Die negativen Auswirkungen dieses Zustands auf die Mutter, den Fötus und den Säugling können aus diesem Grund durch die Einnahme von oralen Magnesiumsalzen gemildert werden. [37]
Herzinsuffizienz
Bei Patienten mit kongestiver Herzinsuffizienz ist die Wahrscheinlichkeit eines niedrigen Kalium- und Magnesiumspiegels im Blut aus verschiedenen Gründen größer. Eine schlechte orale Aufnahme, eine beeinträchtigte gastrointestinale Absorption, eine anhaltende Überstimulation des Renin-Angiotensin-Aldosteron-Systems und die Einnahme von Medikamenten wie Diuretika sind einige davon. [38]
In einer umfassenden Überprüfung und Metaanalyse, die 2016 veröffentlicht wurde, wurde der Zusammenhang zwischen dem Magnesiumgehalt im Blut und der Sterblichkeit bei Menschen mit Herzinsuffizienz untersucht. Ein niedriger Serummagnesiumspiegel erhöht nachweislich das Risiko einer Herzinsuffizienz, auch wenn die Forschungsergebnisse über den Zusammenhang zwischen dem Magnesiumgehalt im Blut und den Ergebnissen bei Menschen mit Herzinsuffizienz widersprüchlich sind. Die Forscher fanden heraus, dass im Gegensatz zur Hypomagnesiämie die Serumhypermagnesiämie mit einem erhöhten Risiko für kardiovaskuläre und allgemeine Todesfälle bei Patienten mit Herzinsuffizienz verbunden war. [39]
Hypomagnesiämie und neurologische Erkrankungen
Extrazelluläres Magnesium hemmt die Freisetzung von Glutamat aus Neuronen, die reich an NMDA-Rezeptoren sind, sowie aus NMDA-Rezeptoren. NMDA-Rezeptoren sind eine Klasse von L-Glutamat-Rezeptoren, von denen bekannt ist, dass sie für das räumliche Gedächtnis wesentlich sind und eine wichtige Rolle beim Lernen und Erinnern spielen. Niedrige extrazelluläre Magnesiumspiegel können dazu führen, dass sich NMDA-gekoppelte Kalziumkanäle abnormal öffnen, was einen erhöhten Kalziumeinstrom, eine erhöhte neuronale Erregbarkeit und eine verstärkte Bildung von schädlichen Stickoxidradikalen zur Folge hat. [40]
Kopfschmerzen
Ein niedriger Magnesiumspiegel und Migräne werden durch eine Reihe von Prozessen miteinander in Verbindung gebracht. Niedrige Magnesiummengen können zu einer Thrombozytenaggregation und zur Freisetzung von Serotonin führen, was die Blutgefäße verengen und eine starke Migräne verursachen kann. Darüber hinaus führt ein verminderter Magnesiumgehalt zu einer Erhöhung des extrazellulären Kaliums, der Aktivierung von NMDA-Rezeptoren, des intrazellulären Kalziums, der Glutamatfreisetzung und der neuronalen Erregbarkeit, was zu einer Beeinträchtigung der kortikalen Ausbreitung führt. Im Vergleich zu einer gesunden Gruppe von Probanden ist der durchschnittliche Serummagnesiumspiegel bei Migränepatienten deutlich niedriger. [41]
Im Jahr 2020 wurde eine Untersuchung über die Ursachen, die Bioverfügbarkeit, die therapeutische Wirksamkeit und den voraussichtlichen Nutzen von Magnesiumpidolat und Kopfschmerzen durchgeführt. Die Untersuchung umfasste die zellulären und molekularen Folgen des Magnesiummangels im Gehirn sowie die wissenschaftlichen Daten, die für den Einsatz von Magnesium als Kopfschmerz- und Migränetherapie sprechen. Die Ergebnisse unterstützen den Zusammenhang zwischen Magnesiummangel und Kopfschmerzen. Außerdem deuten sie darauf hin, dass ein Magnesiummangel als eigenständiger Risikofaktor für Migräne fungieren kann. Studien aus den 1990er Jahren sind in dieser Übersicht in einigen Fällen enthalten. [42]
Krampfanfälle
Für die Behandlung und Vorbeugung von Krampfanfällen bei Frauen mit Präeklampsie und Eklampsie ist Magnesiumsulfat das Mittel der Wahl. Einigen Forschungsergebnissen zufolge können orale Magnesiumpräparate hilfreich sein, wenn sie in Verbindung mit anderen Medikamenten zur Behandlung arzneimittelresistenter Epilepsie eingenommen werden. Die Fähigkeit von Magnesium, NMDA-Glutamatrezeptoren zu blockieren, die Bildung von gefäßerweiternden Prostaglandinen zu erhöhen und die neuronale Membran zu stabilisieren, kann als Erklärung für seine krampflösende Wirkung herangezogen werden. [43]
Im Jahr 2012 wurde Magnesium als wirksames Hilfsmittel zur Behandlung von arzneimittelresistenten Anfällen untersucht. Ziel war es, die Verwendung von Magnesium, einem körpereigenen Ion und enzymatischen Co-Faktor, zur Behandlung von epileptischen Krämpfen zu untersuchen, die gegen eine konventionelle medizinische Behandlung resistent sind. Die Ergebnisse der Studie zeigten, dass eine orale Magnesiumsupplementierung mit einer erheblichen Verringerung der monatlichen Anfallstage verbunden war. Diese Ergebnisse deuten darauf hin, dass eine orale Magnesiumsupplementierung eine wirksame Zusatztherapie für die Behandlung von medikamentenresistenter Epilepsie sein könnte. [44]
Hypomagnesiämie und Erkrankungen der Atemwege
Der genaue Wirkmechanismus von Magnesium zur Verbesserung der Lungenfunktion ist zwar nicht bekannt, aber es ist wahrscheinlich, dass Magnesium durch eine entzündungshemmende Wirkung, die die Entzündung der Lunge verringert, sowie durch die Kontrolle der bronchialverengenden Stoffe Acetylcholin und Histamin und durch eine gefäßerweiternde und bronchienerweiternde Wirkung wirkt. [3]
Bronchialasthma
Es wird angenommen, dass die Funktion des Magnesiums, den Wirkungen von Kalzium entgegenzuwirken und die intrazelluläre Signalübertragung zu verändern, der Wirkmechanismus von Magnesiumsulfat ist, der dazu beiträgt, die Entzündung der Atemwege bei Asthma zu verringern. Dadurch wird der Neutrophilen-Atmungsstoß vermindert. Für die Behandlung akuter, schwerer und lebensbedrohlicher Asthmaexazerbationen wurde eine Einzeldosis intravenöses Magnesiumsulfat vorgeschlagen. [45]
Im Egyptian Journal of Chest Diseases and Tuberculosis wurde bei Patienten mit Bronchialasthma unter stabilen und sich verschlechternden klinischen Bedingungen der Serummagnesiumspiegel untersucht. Den Ergebnissen der Studie zufolge wiesen sowohl Personen mit chronisch stabilem Asthma als auch mit akuten Asthmaexazerbationen niedrigere Magnesiumwerte auf als die Kontrollgruppe. Es wurde festgestellt, dass der Magnesiumspiegel im Blut von Asthmapatienten erheblich niedriger war als der von gesunden Kontrollpersonen und während einer Asthmaexazerbation deutlich niedriger als bei stabilem Asthma. [46]
Magnesiumstörungen und Nierenkrankheiten
Die Magnesiumhomöostase wird maßgeblich von der Niere beeinflusst. Um den Verlust der glomerulären Filtration auszugleichen, kann eine leichte bis mittlere Nierenfunktionsstörung die fraktionierte Ausscheidung von Magnesium erhöhen. Eine Hypermagnesiämie entwickelt sich, wenn dieses kompensatorische System nicht in der Lage ist, den Körper aufgrund einer ausgedehnten chronischen Nierenerkrankung in einem Zustand der Homöostase zu halten. [47]
Ein Überblick über die epidemiologischen Zusammenhänge zwischen Magnesium und dem Gesamt- und kardiovaskulären Überleben bei Menschen mit chronischen Nierenerkrankungen wird in einer Übersichtsarbeit von 2019 gegeben. Den Ergebnissen der Studie zufolge besteht ein konsistenter umgekehrter Zusammenhang zwischen dem Magnesiumgehalt im Blut und der Gesamt- und kardiovaskulären Sterblichkeit sowohl bei Patienten mit chronischer Nierenerkrankung, die keine Dialyse erhalten, als auch bei solchen, die sich einer Hämodialyse oder Peritonealdialyse unterziehen. Aufgrund von Faktoren, die bei Patienten mit chronischen Nierenerkrankungen häufig vorkommen, wie z. B. Kaliumrestriktion in der Ernährung, Verzehr von verarbeiteten Lebensmitteln, Verwendung von Protonenpumpenhemmern und niedrige Magnesiumkonzentrationen im Dialysat, besteht bei diesen Patienten ein Risiko für absoluten oder relativen Magnesiummangel. Daher müssen Patienten mit chronischer Nierenerkrankung und niedrigen Serummagnesiumspiegeln sorgfältig behandelt werden. [48]
Verabreichung von Magnesium
Es gibt verschiedene Möglichkeiten, Magnesium zuzuführen. Für einen gesunden Menschen ist die Aufnahme über die Nahrung die Hauptquelle für Magnesium. Magnesium ist unter anderem als Magnesiumoxid, Magnesiumcitrat, Magnesiumsulfat, Magnesiumhydroxid und Magnesiumgluconat erhältlich.
- Zu den Behandlungsmöglichkeiten gehören intravenöses Magnesiumsulfat, intramuskuläres Magnesiumsulfat und orale Magnesiumsalze. Bei Menschen mit schwerer Hypomagnesiämie oder solchen, die eine orale Behandlung nicht vertragen oder nicht einhalten können, wird Magnesiumsulfat intravenös oder intramuskulär verabreicht.
- Um eine Hypomagnesiämie zu verhindern, werden Patienten mit Alkoholproblemen empirisch behandelt. Bei Personen mit Niereninsuffizienz muss der Arzt die Dosis erhöhen, um dem erhöhten Nierenverlust Rechnung zu tragen.
- Auch eine gleichzeitige Hypokaliämie oder Hypokalzämie muss vom Arzt behandelt werden.
Nebenwirkungen von Magnesium
Je nach genauer Formulierung sind unerwünschte Wirkungen mit der Wirkung des Magnesiums auf das neuromuskuläre und kardiovaskuläre System verbunden. Die folgenden Wirkungen sind möglich:
Schwerwiegende negative Vorfälle:
- Kardiovaskulärer Kollaps
- Atemlähmung oder Depression
- Unterkühlung
- Verminderte Leistungsfähigkeit des Herzens
- Ödeme in der Lunge
Typische negative Folgen:
- Flushing (Hautrötung)
- Hypotension
- Vasodilatation
- Abgeschwächte Reflexe
- Magenschmerzen
- Diarrhöe
- Blähungen
- Übelkeit/Erbrechen
- Depression der Atmung
- Gestörte Elektrolyte (Hypokalzämie, Hyperkaliämie)
- Hypermagnesiämie
Was die Auswirkungen auf das Herz betrifft, so kann eine Hypermagnesiämie eine erhebliche Beeinträchtigung darstellen.
Quellen:
[1] Gröber U, Schmidt J, Kisters K. Magnesium in Prevention and Therapy. Nutrients. 2015;7(9):8199-8226. Published 2015 Sep 23. doi:10.3390/nu7095388. Verfügbar unter: https://www.mdpi.com/2072-6643/7/9/5388/htm
[2] Institute of Medicine (IOM). Food and Nutrition Board. Dietary Reference Intakes: Calcium, Phosphorus, Magnesium, Vitamin D and Fluoride. Washington, DC: National Academy Press, 1997. Verfügbar unter: http://www.nap.edu/openbook.php?record_id=5776
[3] de Baaij JH, Hoenderop JG, Bindels RJ. Magnesium in man: implications for health and disease. Physiol Rev. 2015;95(1):1-46. doi:10.1152/physrev.00012.2014. Verfügbar unter: https://journals.physiology.org/doi/full/10.1152/physrev.00012.2014?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
[4] Jahnen-Dechent, Wilhelm, and Markus Ketteler. “Magnesium basics.” Clinical kidney journal vol. 5,Suppl 1 (2012): i3-i14. doi:10.1093/ndtplus/sfr163. Verfügbar unter: https://academic.oup.com/ckj/article/5/Suppl_1/i3/447534
[5] Ishihara, Masashi et al. “A multi-institutional study analyzing effect of prophylactic medication for prevention of opioid-induced gastrointestinal dysfunction.” The Clinical journal of pain vol. 28,5 (2012): 373-81. doi:10.1097/AJP.0b013e318237d626. Verfügbar unter: https://journals.lww.com/clinicalpain/Abstract/2012/06000/A_Multi_institutional_Study_Analyzing_Effect_of.1.aspx
[6] Kolte, Dhaval et al. “Role of magnesium in cardiovascular diseases.” Cardiology in review vol. 22,4 (2014): 182-92. doi:10.1097/CRD.0000000000000003. Verfügbar unter: https://www.researchgate.net/profile/Dhaval-Kolte/publication/262874942_Role_of_Magnesium_in_Cardiovascular_Diseases/links/0f31753cb28079d678000000/Role-of-Magnesium-in-Cardiovascular-Diseases.pdf
[7] Kirkland, Anna E et al. “The Role of Magnesium in Neurological Disorders.” Nutrients vol. 10,6 730. 6 Jun. 2018, doi:10.3390/nu10060730. Verfügbar unter: https://www.mdpi.com/2072-6643/10/6/730/htm
[8] Han, Shanshan et al. “Magnesium maintenance therapy for preventing preterm birth after threatened preterm labour.” The Cochrane database of systematic reviews vol. 2013,5 CD000940. 31 May. 2013, doi:10.1002/14651858.CD000940.pub3. Verfügbar unter: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000940.pub3/full
[9] Shan, Zhilei et al. “Intravenous and nebulized magnesium sulfate for treating acute asthma in adults and children: a systematic review and meta-analysis.” Respiratory medicine vol. 107,3 (2013): 321-30. doi:10.1016/j.rmed.2012.12.001. Verfügbar unter: https://www.sciencedirect.com/science/article/pii/S0954611112004519
[10] Liotta, Eric M et al. “Magnesium, hemostasis, and outcomes in patients with intracerebral hemorrhage.” Neurology vol. 89,8 (2017): 813-819. doi:10.1212/WNL.0000000000004249. Verfügbar unter: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5580864/
[11] Cheungpasitporn, Wisit et al. “Dysmagnesemia in Hospitalized Patients: Prevalence and Prognostic Importance.” Mayo Clinic proceedings vol. 90,8 (2015): 1001-10. doi:10.1016/j.mayocp.2015.04.023. Verfügbar unter: https://www.mayoclinicproceedings.org/article/S0025-6196(15)00425-5/fulltext
[12] Pham, Phuong-Chi T et al. “Hypomagnesemia: a clinical perspective.” International journal of nephrology and renovascular disease vol. 7 219-30. 9 Jun. 2014, doi:10.2147/IJNRD.S42054. Verfügbar unter: https://www.dovepress.com/hypomagnesemia-a-clinical-perspective-peer-reviewed-fulltext-article-IJNRD
[13] Seo, Jang Won, and Tae Jin Park. “Magnesium metabolism.” Electrolyte & blood pressure : E & BP vol. 6,2 (2008): 86-95. doi:10.5049/EBP.2008.6.2.86. Verfügbar unter: https://www.ncbi.nlm.nih.gov/pmc/articles/pmid/24459527/
[14] Agus, Z S. “Hypomagnesemia.” Journal of the American Society of Nephrology : JASN vol. 10,7 (1999): 1616-22. doi:10.1681/ASN.V1071616. Verfügbar unter: https://jasn.asnjournals.org/content/10/7/1616.long
[15] Gradon, J D et al. “Severe hypomagnesemia associated with pentamidine therapy.” Reviews of infectious diseases vol. 13,3 (1991): 511-2. doi:10.1093/clinids/13.3.511. Verfügbar unter: https://pubmed.ncbi.nlm.nih.gov/1866558/
[16] Atsmon, Jacob, and Eran Dolev. “Drug-induced hypomagnesaemia : scope and management.” Drug safety vol. 28,9 (2005): 763-88. doi:10.2165/00002018-200528090-00003. Verfügbar unter: https://dx.doi.org/10.2165/00002018-200528090-00003
[17] Sivakumar, Jonathan. “Proton pump inhibitor-induced hypomagnesaemia and hypocalcaemia: case review.” International journal of physiology, pathophysiology and pharmacology vol. 8,4 169-174. 25 Dec. 2016. Verfügbar unter: https://www.ncbi.nlm.nih.gov/pmc/articles/pmid/28078056/
[18] Zafar, Mir Sadaqat Hassan et al. “Significance of serum magnesium levels in critically ill-patients.” International journal of applied & basic medical research vol. 4,1 (2014): 34-7. doi:10.4103/2229-516X.125690. Verfügbar unter: https://journals.lww.com/ijab/pages/default.aspx
[19] Upala, Sikarin et al. “Hypomagnesemia and mortality in patients admitted to intensive care unit: a systematic review and meta-analysis.” QJM : monthly journal of the Association of Physicians vol. 109,7 (2016): 453-459. doi:10.1093/qjmed/hcw048. Verfügbar unter: https://academic.oup.com/qjmed/article/109/7/453/1752946
[20] Panahi, Yunes et al. “The role of magnesium sulfate in the intensive care unit.” EXCLI journal vol. 16 464-482. 5 Apr. 2017, doi:10.17179/excli2017-182. Verfügbar unter: https://www.excli.de/vol16/Panahi_05042017_proof.pdf
[22] Nishikawa, Mana et al. “The characteristics of patients with hypermagnesemia who underwent emergency hemodialysis.” Acute medicine & surgery vol. 5,3 222-229. 21 Feb. 2018, doi:10.1002/ams2.334. Verfügbar unter: https://onlinelibrary.wiley.com/doi/10.1002/ams2.334
[23] Horino, Taro et al. “A Rare Presentation of Hypermagnesemia Associated with Acute Kidney Injury due to Hypercalcemia.” Internal medicine (Tokyo, Japan) vol. 58,8 (2019): 1123-1126. doi:10.2169/internalmedicine.1927-18. Verfügbar unter: https://www.jstage.jst.go.jp/article/internalmedicine/58/8/58_1927-18/_pdf/-char/en
[24] Shoaib Khan, Muhammad et al. “Fatal Hypermagnesemia: an acute ingestion of Epsom Salt in a patient with normal renal function.” Caspian journal of internal medicine vol. 9,4 (2018): 413-415. doi:10.22088/cjim.9.4.413. Verfügbar unter: https://pdfs.semanticscholar.org/c78c/7bc680f824d98943a722b5e459239e0163cd.pdf
[25] Mori, Hideki et al. “Clinical features of hypermagnesemia in patients with functional constipation taking daily magnesium oxide.” Journal of clinical biochemistry and nutrition vol. 65,1 (2019): 76-81. doi:10.3164/jcbn.18-117. Verfügbar unter: https://www.jstage.jst.go.jp/article/jcbn/65/1/65_18-117/_pdf/-char/en
[26] Lin, Ching-Chiang, and Yeou-Lih Huang. “Chromium, zinc and magnesium status in type 1 diabetes.” Current opinion in clinical nutrition and metabolic care vol. 18,6 (2015): 588-92. doi:10.1097/MCO.0000000000000225. Verfügbar unter: https://journals.lww.com/co-clinicalnutrition/Abstract/2015/11000/Chromium,_zinc_and_magnesium_status_in_type_1.11.aspx
[27] Sales, Cristiane Hermes, and Lucia de Fatima Campos Pedrosa. “Magnesium and diabetes mellitus: their relation.” Clinical nutrition (Edinburgh, Scotland) vol. 25,4 (2006): 554-62. doi:10.1016/j.clnu.2006.03.003. Verfügbar unter: https://www.sciencedirect.com/science/article/abs/pii/S0261561406000732
[28] Barbagallo, Mario, and Ligia J Dominguez. “Magnesium metabolism in type 2 diabetes mellitus, metabolic syndrome and insulin resistance.” Archives of biochemistry and biophysics vol. 458,1 (2007): 40-7. doi:10.1016/j.abb.2006.05.007. Verfügbar unter: https://www.sciencedirect.com/science/article/abs/pii/S0003986106001895
[29] Castiglioni, Sara et al. “Magnesium and osteoporosis: current state of knowledge and future research directions.” Nutrients vol. 5,8 3022-33. 31 Jul. 2013, doi:10.3390/nu5083022. Verfügbar unter: https://www.mdpi.com/2072-6643/5/8/3022/htm
[30] Del Gobbo, Liana C et al. “Low serum magnesium concentrations are associated with a high prevalence of premature ventricular complexes in obese adults with type 2 diabetes.” Cardiovascular diabetology vol. 11 23. 9 Mar. 2012, doi:10.1186/1475-2840-11-23. Verfügbar unter: https://cardiab.biomedcentral.com/articles/10.1186/1475-2840-11-23
[31] Fairley, Jessica L et al. “Magnesium status and magnesium therapy in cardiac surgery: A systematic review and meta-analysis focusing on arrhythmia prevention.” Journal of critical care vol. 42 (2017): 69-77. doi:10.1016/j.jcrc.2017.05.038. Verfügbar unter: https://www.sciencedirect.com/science/article/abs/pii/S0883944116310474
[32] Monarca, S et al. “Durezza dell’acqua potabile e malattie cronico-degenerative. Parte II. Malattie cardiovascolari” [Drinking water hardness and chronic degenerative diseases. II. Cardiovascular diseases]. Annali di igiene : medicina preventiva e di comunita vol. 15,1 (2003): 41-56. Verfügbar unter: https://pubmed.ncbi.nlm.nih.gov/12666324/
[33] Shechter, M et al. “Oral magnesium therapy improves endothelial function in patients with coronary artery disease.” Circulation vol. 102,19 (2000): 2353-8. doi:10.1161/01.cir.102.19.2353. Verfügbar unter: https://www.ahajournals.org/doi/full/10.1161/01.CIR.102.19.2353
[34] Paravicini, Tamara M et al. “Dysregulation of vascular TRPM7 and annexin-1 is associated with endothelial dysfunction in inherited hypomagnesemia.” Hypertension (Dallas, Tex. : 1979) vol. 53,2 (2009): 423-9. doi:10.1161/HYPERTENSIONAHA.108.124651. Verfügbar unter: https://www.ahajournals.org/doi/10.1161/HYPERTENSIONAHA.108.124651
[35] Sontia, Bruno, and Rhian M Touyz. “Role of magnesium in hypertension.” Archives of biochemistry and biophysics vol. 458,1 (2007): 33-9. doi:10.1016/j.abb.2006.05.005. Verfügbar unter: https://www.sciencedirect.com/science/article/abs/pii/S000398610600172X
[36] Abad, C et al. “Magnesium sulfate affords protection against oxidative damage during severe preeclampsia.” Placenta vol. 36,2 (2015): 179-85. doi:10.1016/j.placenta.2014.11.008. Verfügbar unter: https://www.sciencedirect.com/science/article/abs/pii/S0143400414008637?via%3Dihub
[37] Chiarello, Delia I et al. “Mechanisms of the effect of magnesium salts in preeclampsia.” Placenta vol. 69 (2018): 134-139. doi:10.1016/j.placenta.2018.04.011. Verfügbar unter: https://www.sciencedirect.com/science/article/abs/pii/S0143400418301826
[38] Ceremuzyński, L et al. “Hypomagnesemia in heart failure with ventricular arrhythmias. Beneficial effects of magnesium supplementation.” Journal of internal medicine vol. 247,1 (2000): 78-86. doi:10.1046/j.1365-2796.2000.00585.x. Verfügbar unter: https://onlinelibrary.wiley.com/doi/full/10.1046/j.1365-2796.2000.00585.x
[39] Angkananard, Teeranan et al. “The association of serum magnesium and mortality outcomes in heart failure patients: A systematic review and meta-analysis.” Medicine vol. 95,50 (2016): e5406. doi:10.1097/MD.0000000000005406. Verfügbar unter: https://journals.lww.com/md-journal/Fulltext/2016/12160/The_association_of_serum_magnesium_and_mortality.11.aspx
[40] Baratloo, Alireza et al. “Intravenous caffeine citrate vs. magnesium sulfate for reducing pain in patients with acute migraine headache; a prospective quasi-experimental study.” The Korean journal of pain vol. 30,3 (2017): 176-182. doi:10.3344/kjp.2017.30.3.176. Verfügbar unter: https://www.epain.org/journal/view.html?volume=30&number=3&spage=176
[41] Samaie, Afshin et al. “Blood Magnesium levels in migraineurs within and between the headache attacks: a case control study.” The Pan African medical journal vol. 11 (2012): 46. Verfügbar unter: https://www.panafrican-med-journal.com/content/article/11/46/full/
[42] Maier, Jeanette A et al. “Headaches and Magnesium: Mechanisms, Bioavailability, Therapeutic Efficacy and Potential Advantage of Magnesium Pidolate.” Nutrients vol. 12,9 2660. 31 Aug. 2020, doi:10.3390/nu12092660. Verfügbar unter: https://www.mdpi.com/2072-6643/12/9/2660/htm
[43] Castilla-Guerra, Luis et al. “Electrolytes disturbances and seizures.” Epilepsia vol. 47,12 (2006): 1990-8. doi:10.1111/j.1528-1167.2006.00861.x. Verfügbar unter: https://onlinelibrary.wiley.com/doi/10.1111/j.1528-1167.2006.00861.x
[44] Abdelmalik, Peter A et al. “Magnesium as an effective adjunct therapy for drug resistant seizures.” The Canadian journal of neurological sciences. Le journal canadien des sciences neurologiques vol. 39,3 (2012): 323-7. doi:10.1017/s0317167100013457. Verfügbar unter: https://www.cambridge.org/core/services/aop-cambridge-core/content/view/326CC72AD9B5ED9E9A165FEDBBD9141C/S0317167100013457a.pdf/magnesium-as-an-effective-adjunct-therapy-for-drug-resistant-seizures.pdf
[45] Cairns, C B, and M Kraft. “Magnesium attenuates the neutrophil respiratory burst in adult asthmatic patients.” Academic emergency medicine : official journal of the Society for Academic Emergency Medicine vol. 3,12 (1996): 1093-7. doi:10.1111/j.1553-2712.1996.tb03366.x. Verfügbar unter: https://onlinelibrary.wiley.com/doi/epdf/10.1111/j.1553-2712.1996.tb03366.x
[46] Ahmad A. Ali, Ramadan M. Bakr, Maha Yousif, and Rania E. Foad. „Assessment of serum magnesium level in patients with bronchial asthma“ Egyptian Journal of Chest Diseases and Tuberculosis, vol. 64, no. 3, 2015. doi:10.1016/j.ejcdt.2015.04.010. Verfügbar unter: https://www.sciencedirect.com/science/article/pii/S0422763815201264
[47] Cunningham, John et al. “Magnesium in chronic kidney disease Stages 3 and 4 and in dialysis patients.” Clinical kidney journal vol. 5,Suppl 1 (2012): i39-i51. doi:10.1093/ndtplus/sfr166. Verfügbar unter: https://academic.oup.com/ckj/article-pdf/5/Suppl_1/i39/1228466/sfr166.pdf
[48] Leenders, Nicoline H J, and Marc G Vervloet. “Magnesium: A Magic Bullet for Cardiovascular Disease in Chronic Kidney Disease?.” Nutrients vol. 11,2 455. 22 Feb. 2019, doi:10.3390/nu11020455. Verfügbar unter: https://www.mdpi.com/2072-6643/11/2/455/htm