Aktualisiert am 12. April 2022 von ÁYIO-Q Redaktion
Lesezeit: ca. 15 Minuten
Colitis ulcerosa – Der Feind versteckt sich im eigenen Körper
Zusammen mit Morbus Crohn gehört Colitis ulcerosa zu den häufigsten chronisch-entzündlichen Erkrankungen des Dickdarmes (CED). Die Krankheit ist in den Industrieländern und vor allem in der städtischen Bevölkerung am häufigsten anzutreffen.
In Europa schwankt das Auftreten von Colitis ulcerosa zwischen 1 und 58 Neuerkrankungen pro 100.000 Einwohner. Es gibt ein Nord-Süd-Gefälle mit einer Häufung der Erkrankungen in Skandinavien.
In Deutschland und Frankreich liegt die Häufigkeit bei 3 bis 5 pro 100.000 Einwohner und Jahr. Weiße Menschen haben ein viermal höheres Risiko, an der Krankheit zu erkranken, als Menschen mit anderen Hautfarben.
Ein häufiges Anzeichen und Symptom ist Durchfall mit Blut- und Schleimbeimischungen. Die Colitis ulcerosa verläuft normalerweise in Schüben: In der symptomfreien Zeit ist ein normales Alltagsleben möglich.
Wurde bei Ihnen eine Colitis ulcerosa festgestellt? Lesen Sie hier, wie Sie sich bei Colitis ulcerosa selbst helfen können, wie der Ernährungsplan die Krankheit beeinflusst und wie die Entzündung des Dickdarms genau abläuft.
- Beschreibung
- Formen
- Symptome
- Ursachen & Risikofaktoren
- Diagnose
- Konventionelle Behandlung
- Krankheitsverlauf & Prognose
- Natürliche & alternative Therapiemöglichkeiten
Colitis ulcerosa – Was ist das ?
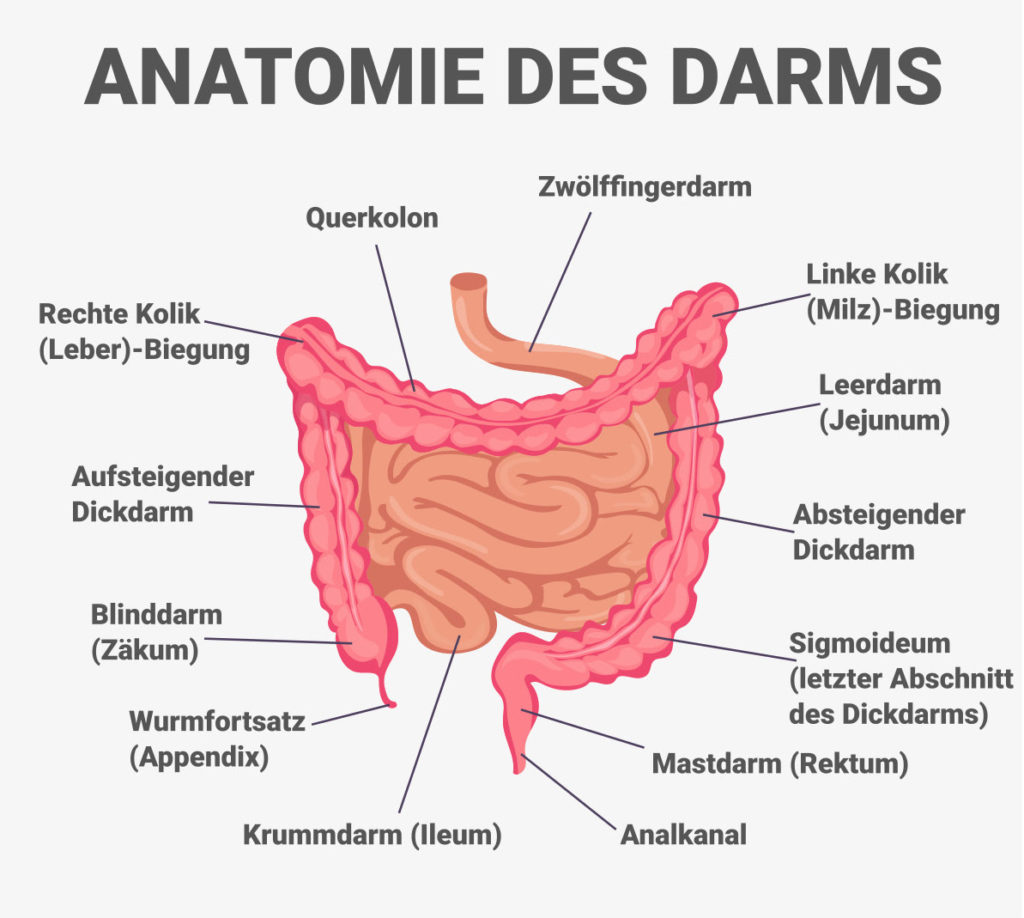
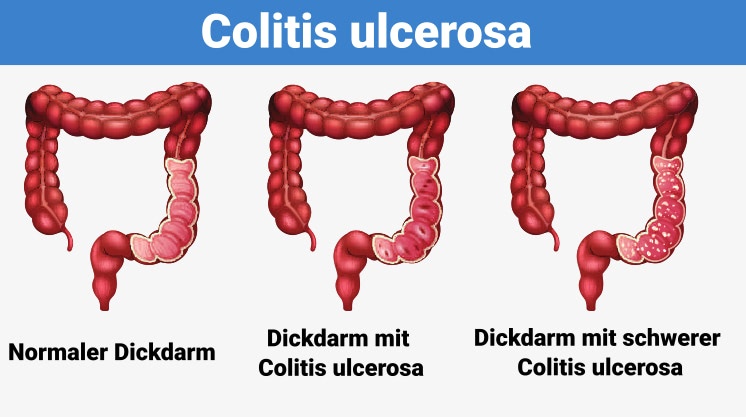
Colitis ulcerosa tritt auf, wenn sich die Zellwände des Dickdarms (auch Kolon genannt), des Anus oder beider entzünden. Diese Entzündung führt zu winzigen Geschwüren an der Darmschleimhaut, die Colitis ulcerosa genannt werden. Die Entzündung beginnt typischerweise im Rektum und breitet sich nach oben aus. Das kann den gesamten Dickdarm betreffen.
Durch die Entzündung wird Ihr Verdauungstrakt dazu gebracht, seine Bestandteile schnell zu transportieren und auch häufig zu entleeren. Wenn sich Zellen an der Oberfläche der Darmschleimhaut ablösen, können sich Geschwüre bilden. Der Abszess kann zu Blutungen und zum Austritt von Schleim und Eiter führen.
Obwohl diese Erkrankung Menschen jeden Alters betrifft, erkranken laut der American Gastroenterological Organization viele Menschen im Alter zwischen 15 und 30 an Colitis ulcerosa. Ab 50 Jahren gibt es einen zusätzlichen kleinen Anstieg bei der Diagnose von CED, im Allgemeinen bei Männern.
Formen von Colitis ulcerosa ?
Colitis ulcerosa kann nach den Teilen des Magen-Darm-Trakts eingeteilt werden, die von ihr betroffen sind:
- Proktitis ulcerosa: Bei der ulzerativen Proktitis ist nur der Anus entzündet. Sie gilt als eine moderate Form der Colitis ulcerosa.
- Linksseitige Colitis: Die linksseitige Kolitis ist zusätzlich als distale Colitis ulcerosa bekannt.
- Proktosigmoiditis: Die Proktosigmoiditis ist eine Form der linksseitigen Kolitis. Sie löst Schwellungen im Anus und im Colon sigmoideum aus.
- Pancolitis: Die ausgedehnte Kolitis, auch Pancolitis genannt, verursacht Entzündungen im gesamten Dickdarm. Sie gilt als eine schwere Form der Colitis ulcerosa.
Was sind die Symptome einer Colitis ulcerosa ?
Der Schweregrad der Anzeichen von Colitis ulcerosa variiert je nach Person, die an der Krankheit leidet. Die Symptome können sich im Laufe der Zeit ebenfalls verändern.
Personen, bei denen Colitis ulcerosa festgestellt wird, können Perioden mit leichten Anzeichen und Symptomen oder überhaupt keine Symptome erleben. Die Symptome können zurückkehren und extrem werden.
Zu den üblichen Symptomen der Colitis ulcerosa gehören:
- Bauchbeschwerden
- erhöhte Bauchgeräusche
- blutiger Stuhl
- Durchfall
- Fieber
- rektale Beschwerden
- Gewichtsabnahme
- Unterernährung
Colitis ulcerosa kann zusätzliche Anzeichen und Symptome hervorrufen, wie zum Beispiel:
- Gelenkbeschwerden
- Gelenkentzündungen
- Übelkeit und verminderter Appetit
- Hautprobleme
- Wunden im Mund
- Augenentzündungen
Was sind die Ursachen einer Colitis ulcerosa ?
Wissenschaftler vermuten, dass Colitis ulcerosa das Ergebnis eines überaktiven körpereigenen Immunsystems sein könnte. Es ist unklar, warum einige Immunsysteme mit einem Angriff auf die riesigen Darmtrakte reagieren, andere aber nicht.
Ursachen, die dazu beitragen können eine Colitis ulcerosa zu entwickeln, sind:
- Gene: Es kann sein, dass Sie ein Gen von Ihrer Mutter und Ihrem Vater geerbt haben, das Ihre Wahrscheinlichkeit erhöht, an Colitis ulcerosa zu erkranken
- Verschiedene andere Autoimmunkrankheiten: Wenn Sie bereits eine Art von Autoimmunkrankheit haben, ist Ihre Chance, eine zweite zu bekommen, höher
- Umweltbedingte Ursachen: Mikroorganismen, Viren sowie Antigene können Ihr Immunsystem beeinflussen.
Was sind die Risikofaktoren einer Colitis ulcerosa ?
Viele Menschen mit Colitis ulcerosa haben keine familiäre Vorbelastung mit der Krankheit. Ungefähr 12 Prozent der Betroffenen haben ein Familienmitglied mit Colitis ulcerosa, so eine Studie aus dem Jahr 2014.
Colitis ulcerosa kann bei Menschen jeder Herkunft auftreten, doch ist sie bei Weißen häufiger anzutreffen. Wenn Sie aschkenasisch-jüdischer Abstammung sind, haben Sie ein höheres Risiko, das Problem zu bekommen, als die meisten anderen Gruppen.
Bei Jugendlichen mit CED kann die Akne parallel dazu auftreten. Einige ältere Forschungsstudien haben einen möglichen Zusammenhang zwischen der Einnahme des zystischen Aknemedikaments Isotretinoin (Absorbica, Amnesteem, Claravis) und Colitis ulcerosa empfohlen. Neuere Untersuchungen haben jedoch noch keinen definitiven kausalen Zusammenhang gefunden.
Mit welchen Methoden kann eine Colitis ulcerosa diagnostiziert werden ?
Verschiedene Tests können einem Arzt helfen, Colitis ulcerosa zu diagnostizieren. Colitis ulcerosa ahmt andere Darmerkrankungen wie Morbus Crohn nach. Ein Arzt wird mehrere Untersuchungen durchführen, um verschiedene andere Probleme auszuschließen.
Zu den Untersuchungen zur Feststellung von Colitis ulcerosa gehören häufig:
- Blutuntersuchungen: Blutuntersuchungen sind in der Regel hilfreich bei der medizinischen Diagnose von Colitis ulcerosa. Ein komplettes Blutbild dient dazu, Hinweise auf eine Anämie (eine niedrige Anzahl roter Blutkörperchen) zu finden. Andere Tests deuten auf eine Entzündung hin, wie z. B. ein hoher Grad an gesundem C-reaktivem Protein und ein hoher Blutsenkungswert. Ein Arzt kann auch spezielle Antikörperuntersuchungen kaufen.
- Stuhluntersuchung: Ein Arzt untersucht Ihren Stuhl auf bestimmte Entzündungsherde, Blut, Bakterien sowie Blutsauger.
- CT-Untersuchung: Dabei handelt es sich um eine spezielle Röntgenuntersuchung Ihres Bauchraums und Ihres Beckens.
- Endoskopie: Ein Arzt untersucht mit einem flexiblen Schlauch Ihren Magen, Ihre Speiseröhre und Ihren Dünndarm.Biopsie. Ein kosmetischer Chirurg entnimmt ein Zellstück aus Ihrem Dickdarm zur Analyse.
- Flexible Sigmoidoskopie: Die anpassungsfähige Sigmoidoskopie ist eine Art der Endoskopie. Bei dieser Untersuchung führt ein Arzt einen langen, anpassungsfähigen Schlauch in Ihren Anus ein, um diesen, das Colon sigmoideum sowie einen Teil des absteigenden Dickdarms untersuchen zu können. Die flexible Sigmoidoskopie ist auch als Sigmoidoskopie bekannt.
- Koloskopie: Bei einer Darmspiegelung führt ein Arzt ein beleuchtetes Endoskop, das so genannte Koloskop, in Ihren Anus ein, um einen Blick in das Innere Ihres Dickdarms zu werfen. Sie ist ebenfalls eine Art der Endoskopie.
Was ist eine Koloskopie (Darmspiegelung) ?
Mediziner können eine Darmspiegelung durchführen, um Colitis ulcerosa zu erkennen oder den Schweregrad des Problems zu bestimmen. Vor dem Eingriff wird ein Arzt Sie wahrscheinlich anweisen, feste Nahrung zu reduzieren und auf eine rein flüssige Diät umzustellen. Vor dem Eingriff werden Sie sich für eine gewisse Zeit nüchtern halten.
Zur normalen Vorbereitung auf die Koloskopie gehört auch die Einnahme eines Abführmittels am Abend vor der Behandlung. Dies hilft, jegliche Art von Abfall, der sich noch im Dickdarm und im Anus befindet, zu entfernen. Die Mediziner können einen entleerten Dickdarm besser untersuchen.
Beim Eingriff liegen Sie auf der Seite. Ihr Arzt wird Ihnen ein Beruhigungsmittel geben, damit Sie sich entspannen können und keine Schmerzen haben. Wenn das Medikament wirkt, führt der Arzt ein Koloskop in Ihren Anus ein. Dieses Instrument ist lang und flexibel, so dass es bequem in Ihrem Magen-Darm-Trakt bewegt werden kann. Das Koloskop ist zusätzlich mit einer Kamera ausgestattet, damit Ihr Arzt das Innere des Dickdarms sehen kann.
Während der Untersuchung sucht der Arzt nach Anzeichen von Schwellungen und sucht nach Krebsvorstufen, sogenannten Polypen. Möglicherweise führt der Arzt außerdem eine Biopsie durch. Die Zellen können zur weiteren Untersuchung an ein Forschungslabor geschickt werden.
Wenn bei Ihnen Colitis ulcerosa diagnostiziert wurde, führt der Arzt möglicherweise regelmäßige Darmspiegelungen durch, um Schwellungen, Schäden an Ihrem Darm und den Verlauf der Genesung zu überwachen.
Eine Darmspiegelung ist ein wichtiges Instrument zur Entdeckung von Darmkrebszellen. Erfahren Sie, warum das für Menschen, bei denen Colitis ulcerosa diagnostiziert wurde, so wichtig ist.
Wann sollten Sie einen Arzt aufsuchen ?
Wenn bei Ihnen Colitis ulcerosa festgestellt wurde, sollten Sie einen Arzt aufsuchen, wenn bei Ihnen Symptome wie folgende auftreten:
- extreme Magenbeschwerden oder Krämpfe
- extreme anale Blutungen
- chronischer Durchfall, der nur schwer zu bewältigen ist
- hohes Fieber
- Entzündungen an Stellen wie der Haut oder den Gelenken
- Dehydrierung
Diese Anzeichen und Symptome stehen gelegentlich im Zusammenhang mit Schwierigkeiten bei Colitis ulcerosa.
Wenn bei Ihnen noch keine Colitis ulcerosa diagnostiziert wurde, sollten Sie einen Arzt aufsuchen, wenn bei Ihnen mehrere Anzeichen und Symptome der Erkrankung auftreten. Er kann Ihnen helfen herauszufinden, ob Sie an Colitis ulcerosa oder einer anderen Darmerkrankung leiden.
Welche schulmedizinischen Therapiemöglichkeiten einer Colitis ulcerosa bestehen ?
Colitis ulcerosa ist eine hartnäckige Erkrankung. Ziel der Therapie ist es, die Entzündung, die Ihre Symptome verursacht, zu verringern, um Schübe zu vermeiden und längere Remissionsphasen zu erreichen.
1. Medikamente
Welche Medikamente Sie einnehmen werden, hängt von Ihren individuellen Umständen ab, unter anderem davon, wie stark Ihre Symptome sind.
Die Colitis ulcerosa wird mit 2 verschiedenen Medikamenten behandelt: Aminosalicylate (5-Aminosalicylsäure, 5-ASA, Wirkstoff: Mesalazin) und Kortikosteroide.
Zusätzlich können Medikamente, die die Aufgabe des körpereigenen Immunsystems abschwächen, den Verlauf der Krankheit positiv beeinflussen. Zu diesen sogenannten Immunsuppressiva gehören beispielsweise Azathioprin, Methotrexat oder Cyclosporin A.
2. Krankenhausaufenthalt
Wenn Ihre Anzeichen schwerwiegend sind, müssen Sie ins Krankenhaus eingeliefert werden, um die Folgen der Dehydrierung und des Elektrolytverlusts, die der Durchfall verursacht, zu behandeln. Möglicherweise müssen Sie zusätzlich Blut ersetzen und andere Probleme behandeln lassen.
Forscher suchen jedes Jahr nach brandneuen Behandlungsmöglichkeiten.
3. Chirurgische Behandlung der Colitis ulcerosa
Ein chirurgischer Eingriff ist notwendig, bei:
- erheblichen Blutverlusten
- anhaltende sowie schwächende Anzeichen und Symptome
- Öffnung des Dickdarms
- einer schweren Verstopfung
Eine CT-Untersuchung oder eine Darmspiegelung kann diese schwerwiegenden Probleme aufdecken.
Bei der chirurgischen Behandlung werden in der Regel der gesamte Dickdarm und der Anus entfernt und ein neuer Weg für den Kot geschaffen. Dieser Weg kann durch eine kleine Öffnung in der Bauchdecke verlaufen.
Um den Kot über die Bauchdecke zu leiten, wird der Arzt eine winzige Öffnung in der Bauchdecke anbringen. Das Ende des unteren Teils des Dünndarms, das sogenannte Ileum, wird dann an die Hautoberfläche gebracht. Durch das Loch fließt der Stuhl direkt in einen Beutel.
Bei anderen Operationen entfernt der Arzt den erkrankten Teil des Dickdarms und des Mastdarms, lässt aber die äußere Muskelmasse des Mastdarms erhalten. Anschließend verbindet der Arzt Ihren Dünndarm mit dem Anus, um einen kleinen Beutel zu bilden.
Bei bestimmten Behandlungen wird auch der Anus entfernt.
Wie ist der Verlauf & die Prognose einer Colitis ulcerosa ?
Die Colitis ulcerosa tritt schubweise auf: Bei Menschen über 80 wechseln sich Entzündungsschübe mit Episoden ohne Entzündung ab. Mediziner nennen dies „persistierende Schübe“ oder „chronische Schübe“. Zwischen den Schüben klingt die Entzündung ab und die Schleimhäute erholen sich (Remission).
Einige Betroffene haben nur einen Ausbruch und bleiben viele Jahre lang symptomlos. Bei etwa 10 Prozent der Patienten klingen die Entzündungen nach einem Ausbruch nicht vollständig ab.
Bei einigen Patienten beginnt die Colitis ulcerosa plötzlich mit blutigem Durchfall und starken Bauchschmerzen. Die Betroffenen haben hohes Fieber, sind dehydriert und können einen Schock erleiden. Rund 30 Prozent der Erkrankten sterben während dieses „fulminanten“ Verlaufs.
Menschen mit Colitis ulcerosa haben ein höheres Risiko, an Dickdarmkrebs zu erkranken, als gesunde, fitte Menschen. Ob ein Colitis-Patient Darmkrebs entwickelt, hängt von der Dauer der Erkrankung und dem Schweregrad der Dickdarmerkrankung ab. Nach 1.520 Krankheitsjahren entwickeln etwa acht Menschen Darmkrebs.
Bei Colitis-Patienten, welchen der Dickdarm vollständig entfernt wurde, kann das Dünndarmreservoir („Pouch“) im Rektum gereizt werden (Pouchitis). Die Entzündung des „Pouches“ verursacht Durchfall, Darmblutungen und Fieber. Etwa 30 Personen wurden innerhalb von 2 Jahren wegen einer Pouchitis operiert, und bei bis zu 50 Personen trat anschließend eine Schwellung auf. Manche Menschen entwickeln eine chronische Pouchitis. Die Patienten erhalten Antibiotika oder Kortikosteroid-Injektionen, um die Entzündung zu verringern.
Kann es bei einer Colitis ulcerosa zu Komplikationen kommen ?
Colitis ulcerosa erhöht das Risiko, an Dickdarmkrebs zu erkranken. Die Gefahr, an Darmkrebs zu erkranken, ist umso größer, um so länger Sie die Krankheit haben.
Wegen dieser erhöhten Gefahr wird Ihr Arzt bei der Diagnose eine Darmspiegelung durchführen und Sie auf Krebs untersuchen.
Danach werden laut der American Cancer Society Wiederholungsuntersuchungen alle 1 bis 3 Jahre empfohlen. Normale Vorsorgeuntersuchungen tragen dazu bei, Ihr Risiko für Darmkrebszellen zu senken. Durch Folgeuntersuchungen können Krebsvorstufen frühzeitig entdeckt werden.
Andere Schwierigkeiten der Colitis ulcerosa bestehen aus:
- Vergrößerung der Darmwandoberfläche
- Blutungen im Darmtrakt
- Sepsis oder Blutinfektion
- schwere Dehydrierung
- giftiges Megakolon, oder ein schnell anschwellender Dickdarm
- Riss des Dickdarms
- Schwellungen der Haut, der Gelenke und der Augen
- Spondylitis ankylosans (Morbus Bechterew), die eine Schwellung der Gelenke zwischen den Wirbelsäulenknochen verursacht
- Nierensteine
- Lebererkrankung, die selten ist
Die Probleme der Colitis ulcerosa verschlimmern sich, wenn die Krankheit nicht wirksam behandelt wird.
Colitis ulcerosa bei Kindern
Laut einer Untersuchung von CED in den USA war 2016 eines von 1.299 Kindern im Alter von 2 bis 17 Jahren von dem Problem betroffen. Die Crohn-Krankheit war doppelt so häufig wie die Colitis ulcerosa, und Kinder waren auch häufiger von CED betroffen als Frauen.
Bei Kindern mit CED wird die Diagnose eher im Alter von zehn Jahren gestellt. Die Anzeichen und Symptome der Colitis ulcerosa sind bei Ihnen ähnlich wie bei älteren Menschen. Bei Kindern können blutiger Durchfall, Bauchschmerzen und Krämpfe sowie Erschöpfung auftreten.
Darüber hinaus können sie Probleme haben, die durch die Erkrankung verschlimmert werden, wie zum Beispiel:
- Anämie als Folge des Blutverlustes
- Unterernährung durch schlechten Verdauung
- unerklärliche Gewichtsabnahme
Colitis ulcerosa kann erhebliche Auswirkungen auf das Leben eines Kindes haben, vor allem, wenn die Krankheit nicht angemessen behandelt und therapiert wird. Die Behandlungsmöglichkeiten für Kinder sind aufgrund möglicher Komplikationen besonders eingeschränkt. So werden beispielsweise medikamentöse Einläufe bei Kindern nur selten als Therapieverfahren eingesetzt.
Kindern mit Colitis ulcerosa können jedoch Medikamente empfohlen werden, die sowohl die Entzündung verringern bei gleichzeitigem Schutz gegen Angriffe des Immunsystems auf den Dickdarm. Bei einigen Kindern kann ein chirurgischer Eingriff erforderlich sein, um die Anzeichen und Symptome zu behandeln.
Wenn bei Ihrem Kind Colitis ulcerosa festgestellt wurde, ist es wichtig, dass Sie eng mit dem Arzt zusammenarbeiten, um Therapien und Änderungen der Lebensweise zu finden, die helfen können.
11 Tipps bei Colitis ulcerosa – Was Sie selbst tun können
Für die Behandlung von Colitis ulcerosa stehen eine Reihe von medikamentösen Behandlungen zur Verfügung. Das Ziel der schulmedizinischen Behandlung ist es, Schübe zu vermeiden und die Zeit zwischen den Schüben (Remission) zumindest kurz zu verlängern.
Diese Medikamente können schwerwiegende Nebenwirkungen haben, insbesondere wenn sie über einen längeren Zeitraum eingenommen werden. So können Kortikosteroide beispielsweise eine Reihe von kosmetischen, emotionalen und auch hormonellen Problemen auslösen.
Viele Patienten können diese Medikamente einfach nicht vertragen. Vor allem Kinder können Probleme mit Basismedikamenten haben. Aufgrund der negativen Nebenwirkungen, die häufig mit der Einnahme herkömmlicher Colitis ulcerosa-Medikamente einhergehen, wenden sich viele Menschen alternativen Behandlungsmöglichkeiten sowie ganz natürlichen Lösungen zu, um ihre Colitis ulcerosa in den Griff zu bekommen.
Nahrungsergänzungsmittel und pflanzliche Heilmittel bei Colitis ulcerosa
1. Probiotika
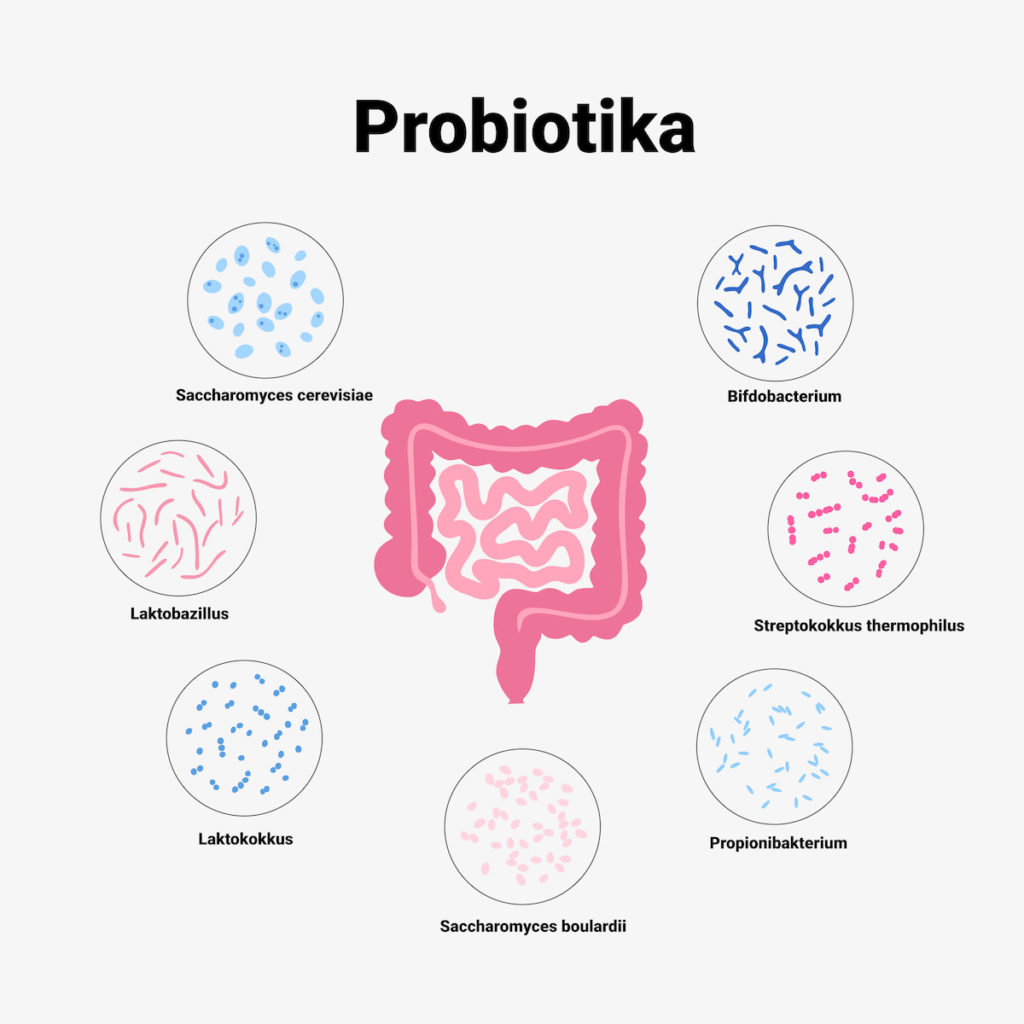
Probiotika liefern gesunde und ausgewogene Darmbakterien, um die natürliche mikrobielle Flora im Darm wiederherzustellen und zu erhalten. Dadurch können schädliche Entzündungsreaktionen verringert und die Remission erhalten werden.
2. Ginseng
Obwohl es an Studien am Menschen mangelt, die den Einfluss von Ginseng auf Colitis ulcerosa untersuchen, haben einige Tierversuche gezeigt, dass Ginseng bei der Behandlung von Colitis ulcerosa wirksam sein könnte, indem er Schwellungen verringert und vor Zellschäden schützt.
3. Flohsamen
Flohsamen steigern die Darmmobilität, lindert die Symptome von Verstopfung und verbessert die Ausscheidung von Abfallstoffen.
4. Boswellia
Es gibt Hinweise darauf, dass das aus Boswellia-Pflanzen gewonnene Harz zur Verringerung von Entzündungen beitragen kann, was für Menschen mit Colitis ulcerosa praktisch sein könnte.
5. Bromelain
Bromelain, ein in Ananas enthaltenes Enzym, könnte helfen, Colitis ulcerosa-Symptome zu lindern und die Häufigkeit von Schüben zu verringern. Es ist ein proteolytisches Enzym, was bedeutet, dass es dabei hilft, Proteine abzubauen.
Es hat sich gezeigt, dass Bromelain die Entzündung des Darmtrakts verringert und die Zellfunktion des Verdauungssystems verbessert, was zur Verringerung der Colitis ulcerosa-Symptome beitragen kann.
6. Kurkuma
Kurkumaextrakt, das indische Gewürz, das in Currys verwendet wird, kann Menschen mit Colitis ulcerosa helfen.
Vor allem das in Kurkuma enthaltene Curcumin ist antioxidativ und wirkt nachweislich entzündungshemmend, während es die Wirksamkeit der üblichen medizinischen Therapie verbessert.
7. Gingko biloba
Gingko hat sich bei der Behandlung von experimenteller Kolitis bei Ratten als wirksam erwiesen.
8. Ernährungsbezogene Maßnahmen bei Colitis ulcerosa
Bei manchen Menschen mit Colitis ulcerosa kann eine veränderte Ernährung helfen. Ein relativ hoher Prozentsatz der Menschen europäischer Abstammung reagiert allergisch oder empfindlich auf Gluten, einen Stoff, der in Weizen vorkommt.
Es gibt Hinweise darauf, dass Menschen mit Colitis ulcerosa mit größerer Wahrscheinlichkeit an Zöliakie leiden oder eine Glutenunverträglichkeit haben. Hier sind weitere Untersuchungen erforderlich.
Der Verzicht auf die folgenden Lebensmittel und Getränke könnte ebenfalls die Regelmäßigkeit und Intensität der Schübe verringern:
- Alkohol
- Milchprodukte
- Fleisch
- raffinierte Lebensmittel
- kohlenhydratreiche Lebensmittel
- Zuckeralkohole
Eine fettarme Ernährung scheint besonders nützlich zu sein, um das Wiederauftreten der Colitis ulcerosa hinauszuzögern. Olivenöl, mittelkettige Triglyceride, Omega-3-Fettsäuren und bestimmte Ballaststoffe können eine positive Wirkung haben.
Eine hohe Ballaststoffzufuhr kann bei manchen Menschen ebenfalls hilfreich sein. Sie können nicht nur die Regelmäßigkeit des Stuhlgangs verbessern, sondern auch die Konsistenz des Stuhls.
Ein hoher Vitamin-C-Konsum kann sich sicherheitsfördernd auswirken, und Vitamin-C-reiche Lebensmittel können mit einer längeren Remissionsphase verbunden sein. Zu diesen Lebensmitteln gehören unter anderem:
- Beeren
- Spinat
- Paprika
- Petersilie
9. Diätplan
Es gibt keine spezielle Diät für Colitis ulcerosa. Jeder Mensch reagiert auf Nahrungsmittel und Getränke anders.Ein paar allgemeine Richtlinien können für Personen, die versuchen, einen Schub zu verhindern, nützlich sein:
- Nehmen Sie eine fettarme Nahrung zu sich. Es ist nicht klar, warum ein fettarmer Diätplan sinnvoll ist, aber es ist bekannt, dass fettreiche Lebensmittel im Allgemeinen Durchfall verursachen, insbesondere bei Menschen mit CED.
- Verzehren Sie mehr Vitamin C. Dieses Vitamin könnte eine schützende Wirkung auf Ihren Darm haben und ihm helfen, sich nach einem Ausbruch schneller zu erholen oder zu regenerieren. Bei Menschen, die eine Vitamin-C-reiche Ernährung zu sich nehmen, dauert es länger, bis die Colitis ulcerosa verschwunden ist. Zu den Vitamin-C-reichen Lebensmitteln gehören Petersilie, Paprika, Spinat und auch Beeren.
- Mehr Ballaststoffe zu sich nehmen. Während eines Krankheitsschubs sind große, sich langsam bewegende Ballaststoffe das Letzte, was Sie in Ihrem Darm haben wollen. In der Remissionsphase können Ballaststoffe jedoch dazu beitragen, dass Sie regelmäßig essen. Außerdem können sie dazu beitragen, dass Sie die Abfallprodukte beim Stuhlgang leichter ausscheiden können.
10. Führen Sie ein Ernährungstagebuch
Das Führen eines Ernährungstagebuchs ist eine kluge Methode, um zu erkennen, welche Lebensmittel auf Sie wirken. Verfolgen Sie mehrere Wochen lang sorgfältig, was Sie essen und wie Sie sich in den Stunden danach fühlen. Zeichnen Sie Informationen über den Stuhlgang oder andere Anzeichen und Symptome auf, die bei Ihnen auftreten.
In diesem Zeitraum können Sie wahrscheinlich Schwankungen zwischen Unwohlsein oder Bauchschmerzen sowie bestimmte problematische Lebensmittel entdecken. Streichen Sie diese Lebensmittel von Ihrem Speisezettel, um zu sehen, ob sich Ihre Symptome verstärken.
Sie können mäßige Symptome der Colitis ulcerosa lindern, indem Sie Lebensmittel meiden, die Ihren Magen-Darm-Trakt stören. Entdecken Sie die Lebensmittel, die bei Colitis ulcerosa wahrscheinlich Probleme auslösen.
11. Veränderungen der Lebensführung bei Colitis ulcerosa
Colitis ulcerosa verursacht eine Reihe von Anzeichen und Symptomen, nicht nur die des Magens. Neben Medikamenten können verschiedene andere Behandlungen sowie Änderungen der Lebensweise, wie z. B. die folgenden, helfen, die Gesundheit und das Wohlbefinden sowie die Lebensqualität zu verbessern:
- Behandeln Sie Anämie umgehend. Ein verminderter Gehalt an Eisen, Folsäure und Vitamin B-12 kann Anämie verursachen. Reduzierte Eisenwerte können durch Blutverlust entstehen. Manche Arzneimittel können die Folataufnahme behindern. Zusätzlich kann ein Vitamin-B-12-Mangel entstehen. Wenn die Colitis ulcerosa aufflammt, kann es schwierig sein, alle benötigten Nährstoffe zu bekommen. Die Ursache der Anämie muss immer erkannt und sofort behandelt werden.
- Angstzustände in den Griff bekommen. Emotionaler Stress ist stark mit Colitis ulcerosa verbunden. Vermeiden Sie Rückfälle mit Hilfe von Stress abbauenden Übungen oder Behandlungen, Yoga und Reflexion.
- Bewegen Sie sich und hören Sie auf, Zigaretten zu rauchen. Zusätzliches Training und auch regelmäßige Bewegung können bei Colitis ulcerosa helfen. Kann das Rauchen von Zigaretten aufgeben.
- Setzen Sie Ihre Medikamentenprogramme ab. Bestimmte Medikamente wie nichtsteroidale Antirheumatika (NSAR) können mit Colitis ulcerosa-Schüben in Verbindung gebracht werden. Wenn Sie an Colitis ulcerosa leiden, konsultieren Sie Ihren Arzt, bevor Sie ein NSAR einnehmen.
Der Tipp zum Schluss
Die Einnahme von Naturheilmitteln zusammen mit Standardtherapien kann die Anzeichen von Colitis ulcerosa viel besser beseitigen als herkömmliche Therapien allein.
Bevor Sie mit einer alternativen Behandlung beginnen, sollten Sie mit Ihrem Arzt darüber sprechen, welche Mittel für Sie am besten geeignet sind. Er kann Ihnen dabei helfen, die beste Behandlung für Sie zu finden.
Die meisten dieser natürlichen Lösungen können zusammen mit verschiedenen anderen Colitis ulcerosa-Behandlungen eingesetzt werden. Entdecken Sie, welche Mittel für Sie risikofrei sind und welche Fragen Sie Ihrem Arzt stellen müssen.
FAQ
Nachfolgend finden Sie einige häufig gestellte Fragen zu Colitis ulcerosa, die sich Betroffene stellen.
Was ist der Unterschied zwischen Colitis ulcerosa und Morbus Crohn?
Colitis ulcerosa und Morbus Crohn sind die typischsten Formen von entzündlichen Darmerkrankungen. Bei beiden Problemen geht man davon aus, dass sie auf ein überaktives Immunsystem zurückzuführen sind.
Sie haben ebenfalls viele Anzeichen gemeinsam, die aus folgenden Punkten bestehen:
- Schmerzen
- Unterleibsschmerzen
- Diarrhöe
- Müdigkeit
Dennoch gibt es zwischen Colitis ulcerosa und Morbus Crohn deutliche Unterschiede. Die Kenntnis der wichtigsten Unterschiede kann Ihnen helfen, eine korrekte Diagnose zu stellen.
Lokalisierung
Diese beiden Probleme betreffen unterschiedliche Teile des Magen-Darm-Trakts
Morbus Crohn kann jeden Teil des Magen-Darm-Trakts befallen, vom Mund bis zum Anus. Er tritt häufig im Dünndarm auf. Die Colitis ulcerosa betrifft nur den Dickdarm (Colon) und das Rektum.
Maßnahmen zur Therapie
Zur Behandlung beider Probleme werden vergleichbare Medikamente verschrieben. Ein chirurgischer Eingriff ist ebenfalls eine Behandlungsalternative. Er ist bei beiden Erkrankungen eine letzte Option, kann aber bei Colitis ulcerosa eine Heilung bewirken, während er bei Morbus Crohn nur eine vorübergehende Behandlung darstellt.
Ist Colitis ulcerosa heilbar?
Gegenwärtig gibt es keine nicht-chirurgische Heilung für Colitis ulcerosa. Die Behandlung der entzündlichen Erkrankung zielt darauf ab, die Dauer der Remission zu verlängern und das Aufflackern der Krankheit zu lindern.
Für Personen mit extremer Colitis ulcerosa ist eine lindernde chirurgische Behandlung eine Behandlungsoption. Die Entfernung des gesamten Dickdarms (wie bei einer totalen Kolektomie) kann die Symptome der Colitis ulcerosa beseitigen.
Bei dieser Behandlung muss Ihr Arzt einen Beutel außerhalb Ihres Körpers anlegen, in den die Abfälle entleert werden können. Dieser Beutel kann gereizt werden und unerwünschte Wirkungen auslösen.
Aus diesem Grund entscheiden sich manche Menschen für eine partielle Kolektomie. Bei diesem chirurgischen Eingriff entfernt der Arzt nur die Teile des Dickdarms, die von der Colitis ulcerosa betroffen sind.
Diese chirurgischen Behandlungen können zwar dazu beitragen, die Anzeichen von Colitis ulcerosa zu lindern oder zu beenden, sie können aber auch ungünstige Folgen und mögliche langfristige Probleme mit sich bringen. Lesen Sie mehr über diese Probleme, um herauszufinden, ob ein chirurgischer Eingriff eine Alternative für Sie ist.
Kann man sich mit Colitis ulcerosa anstecken?
Colitis ulcerosa kann nicht übertragen werden.
Einige Ursachen für Colitis oder Entzündungen im Dickdarm können übertragbar sein. Dazu gehören Entzündungen, die durch Mikroorganismen oder Viren verursacht werden.
Dennoch wird Colitis ulcerosa nicht durch etwas ausgelöst, das auf eine andere Person übertragen werden kann.
Was ist ein Colitis ulcerosa-Schub?
Von einem Schub spricht man, wenn die Colitis ulcerosa aktiv ist. Wenn ein Schub auftritt, kann eine Behandlung dazu beitragen, die Anzeichen und Symptome zu lindern und den Körper wieder in einen Zustand der Remission zu versetzen. Die Remission ist ein Zeitraum, in dem die Krankheit inaktiv ist.
Während der Remission treten bei Ihnen keine Symptome der Colitis ulcerosa auf. Dennoch müssen Sie wahrscheinlich regelmäßig Medikamente einnehmen, um die Möglichkeit von Krankheitsschüben zu minimieren. Zwischen den Schüben können zahlreiche Tage, Monate oder sogar Jahre vergehen.
Colitis ulcerosa kann fortschreiten und allmählich auch weitere Teile Ihres Dickdarms betreffen. Wenn Colitis ulcerosa große Teile Ihres Dickdarms betrifft, kann es sein, dass Sie regelmäßig mehr Schübe erleben als jemand, der eine mildere Form des Problems hat.
Brauche ich einen speziellen Arzt?
Vor allem in Europa sind entzündliche Darmerkrankungen wie Morbus Crohn oder Colitis ulcerosa auf dem Vormarsch, weshalb ein von der EU finanziertes Projekt den Immunreaktionen, die diese Krankheiten auslösen, auf den Grund ging.
Die Studie des EU-MIRA-Projekts kommt zur rechten Zeit, da die Häufigkeit entzündlicher Darmerkrankungen (IBD) in Europa weltweit am größten ist (aus Gründen, die nach wie vor unklar sind), so die Ergebnisse einer in The Lancet veröffentlichten Studie: In Norwegen gibt es die meisten Fälle von Colitis ulcerosa im Zusammenhang mit analen Blutungen (505 Personen pro 100.000 Einwohner), und auch in Deutschland ist das Auftreten von Morbus Crohn am größten (322 Patienten pro 100.000 Einwohner).
Entzündliche Gesundheitsprobleme des Verdauungssystems wie Colitis ulcerosa und Morbus Crohn betreffen laut Angaben der Centers for Illness Control and Avoidance (CDC) aus dem Jahr 2015 3 Millionen Menschen in den USA. Das mag zwar wie eine große Vielfalt erscheinen, aber es ist eine kleine Gruppe, die so klein ist, dass nicht jeder Mediziner die nötige Erfahrung hat, um das Problem zu behandeln.
Die Proktologie oder Koloproktologie ist ein klinisches Fachgebiet, das sich mit den Erkrankungen des Anus befasst, d. h. genauer gesagt des Dickdarms, des Enddarms und des Analkanals. Ein Facharzt, der sich mit Proktologie beschäftigt, wird Proktologe genannt.
Ein Gastroenterologe ist auf die Behandlung von Problemen spezialisiert, die den Verdauungstrakt betreffen. Seine Erfahrung und seine Praxis im Umgang mit Colitis ulcerosa werden Ihnen bei der Suche nach dem besten Behandlungsprogramm von Nutzen sein.
Wie sieht das Leben mit Colitis ulcerosa aus?
Hartnäckige Krankheiten wie UC können einen großen Teil des täglichen Lebens in Anspruch nehmen. Auch leichte Symptome können unangenehm sein.
Hilfe ist verfügbar. In verschiedenen Gebieten gibt es Unterstützungssysteme für Menschen mit UC.
Ihr Arzt oder der Ausbildungsplatz Ihrer medizinischen Einrichtung kann Ihnen helfen, die Unterstützung zu finden, die Sie benötigen.
ICD-Codes für diese Krankheit: K51 | K51.0 | K51.1 | K51.2 | K51.3 | K51.4 | K51.5 | K51.8 | K51.950
ICD-Codes sind international gültige Codes für medizinische Diagnosen. Sie sind zum Beispiel in Arztbriefen oder auf Arbeitsunfähigkeitsbescheinigungen zu finden.
Die Webinhalte von ÁYIO-Q.com dienen zu Ihrer Information und ersetzen in keinem Fall eine persönliche Beratung oder Behandlung durch einen qualifizierten Arzt. Die Inhalte von ÁYIO-Q.com können und dürfen nicht zur Erstellung eigenständiger Diagnosen oder zur Selbstmedikation herangezogen werden.
Quellen:
- Herfarth HH, Martin CF, Sandler RS, Kappelman MD, Long MD. Prevalence of a gluten-free diet and improvement of clinical symptoms in patients with inflammatory bowel diseases. Inflamm Bowel Dis. 2014;20(7):1194-1197. doi:10.1097/MIB.0000000000000077
- Seong MA, Woo JK, Kang JH, et al. Oral administration of fermented wild ginseng ameliorates DSS-induced acute colitis by inhibiting NF-κB signaling and protects intestinal epithelial barrier. BMB Rep. 2015;48(7):419-425. doi:10.5483/bmbrep.2015.48.7.039
- Catanzaro D, Rancan S, Orso G, et al. Boswellia serrata Preserves Intestinal Epithelial Barrier from Oxidative and Inflammatory Damage. PLoS One. 2015;10(5):e0125375. Published 2015 May 8. doi:10.1371/journal.pone.0125375
- Zhou Z, Wang L, Feng P, et al. Inhibition of Epithelial TNF-α Receptors by Purified Fruit Bromelain Ameliorates Intestinal Inflammation and Barrier Dysfunction in Colitis [published correction appears in Front Immunol. 2017 Dec 13;8:1769]. Front Immunol. 2017;8:1468. Published 2017 Nov 10. doi:10.3389/fimmu.2017.01468
- Yan-Hong Zhou, Jie-Ping Yu, Yi-Fei Liu, Xiao-Jun Teng, Mei Ming, Peng Lv, Ping An, Shi-Quan Liu, Hong-Gang Yu, „Effects of Ginkgo biloba Extract on Inflammatory Mediators (SOD, MDA, TNF-α, NF-κBp65, IL-6) in TNBS-Induced Colitis in Rats„, Mediators of Inflammation, vol. 2006, Article ID 092642, 9 pages, 2006. https://doi.org/10.1155/MI/2006/92642
- Ammon HP. (2010). Modulation of the immune system by Boswellia serrata extracts and boswellic acids. DOI:10.1016/j.phymed.2010.03.003
- Ke F, et al. (2012). Herbal medicine in the treatment of ulcerative colitis. DOI:
- Baliga MS, et al. (2012). Curcumin, an active component of turmeric in the prevention and treatment of ulcerative colitis: Preclinical and clinical observations. DOI: 10.1039/c2fo30097d
- Worldwide incidence and prevalence of inflammatory bowel disease in the 21st century: a systematic review of population-based studies, auf https://www.thelancet.com/, Zugriff 07.01.2022